توضیحات
در این صفحه کاملترین مطلبی که در وبِ فارسی درباره قلب و بیماریهای قلبی و روش بهبود آنها وجود دارد را برای شما تهیه کردهایم.
اگر به هر دلیلی مایل به خواندن کل مطلب ندارید، برای اینکه مستقیم سر اصل مطلب بروید فقط تیترها را بخوانید تا به عنوانِ “درمان تپش قلب و آریتمی قلبی با رِفلکسولوژی” برسید.
سیستم قلبی عروقی
در هر دقیقه تلمبه قلب باعث میشود که تمام حجم خون بدن ( یعنی حدود 5 لیتر) یکبار به سرتاسر بافتهای بدن برسد.
خون حاوی اکسیژن و مواد مغذی حیاتی از طریق رگهایی که به آنها اصطلاحا شریان گفته میشود به بافتها و اعضای بدن میرسد.
سلولهای بدن این اکسیژن و مواد مغذی را جذب نموده و مواد زائد خود را به داخل خون میریزند، خونه که حاوی این مواد زائد است از طریق رگهایی که به آنها اصطلاحا ورید گفته میشود به قلب باز میگردد.
این خون بدون اکسیژن از فلب به ریهها تلمبه میشود. در ریهها خون دوباره اکسیژن دار شده و دی اکسید کربن خود را به ریه پس میدهد.
سپس این خون اکسیژندار دوباره به قلب باز میگردد . در حین انجام فعالیتهای بدنی سرعت جریان خون ممکن است چندین برابر افزایش پیدا کند تا نیاز بدن به اکسیژن اضافی را مهیا نماید.
در چنین مواقعی ممکن است خونرسانی به بعضی از عضلات بدن تا دروازه برابر افزایش یابد اما در همین حال جریان گردش خون در دستگاه گوارش ممکن است تا یک سوم کاهش یابد.
قلب و حفرههایش
قلب عضوی عضلانی است که به اندازه یک دست مشت شده میباشد. قلب در وسط سینه و کمی متمایل به سمت چپ قرار گرفته است. قلب به دو قسمت چپ و راست تقسیم شده است و هر قسمت دارای یک حفره در بالا به نام دهلیز و یک حفره در پایین به نام بطن میباشد. دهلیزها خون را از سرتاسر بدن دریافت میکنند در حالی که بطنها خون را از قلب به بیرون تلمبه میکنند. هر یک از چهار حفره قلب به یک یا چند رگ خونی متصل است. بزرگترین این رگها ، آئورت نام دارد که قطر آن به اندازه یک شلنگ آب میباشد.
انقباضهای شدید بطنها،خون را 70 بار در دقیقه ( در هنگام استراحت) به بیرون قلب میفرستد. با هر ضربان قلب، یک موج فشاری در طول شریانها حرکت میکند و باعث میشود که دیواره شریانها متسع شود.
این موج یا اصطلاحا نبش را میتوان در هر جایی از بدن که شریان نزدیک پوست قرار داد احساس نمود ( مثل نبض در شریان مچ دست)
عضله قلب باید بطور دائم و شبانه روزی بدون استراحت کار کند. بنابراین سلولهای عضله قلب حاوی واحدهای بیشتر و بزرگتری از تولیدکنندگان انرژی که به آنها اصطلاحا میتوکندری گفته میشود نسبت به سایر سلولهای بدن هستند.
رگهای خونی
سیستم قلبی عروقی شامل سه نوع رگ خونی میباشد که عبارتند از ، شریانها ، وریدها و میرگها . اگر رگهای یک انسان را در امتداد هم قرار دهیم تقریبا چهار بار دور کره زمین را میتوانند طی کنند.
مویرگها که کوچکترین رگها هستند 98 درصد از این طول را میسازند. بزرگترین شریان بدن یعنی شریان آئورت از قلب بیرون میآید و به شاخههای مختلفی تقسیم میشود که شبکهای از شریانهای به تدریج کوچکتر را تشکیل میدهد که به هر قسمتی از بافتهای بدن خونرسانی میکند. شریانهای کوچک به مویرگها متصل شده و مویرگها نیز به نوبه خود به وریدهای کوچک و آنها هم به وریدهای بزرگتر متصل میشوند که در نهایت این وریدهای بزرگ، خون را به قلب باز میگردانند.
گردش خون در دو مدار متصل به یکدیگر جریان دارد که عبارتند از:
- گردش خون ریوی که خون را به ریهها میبرد تا در آنجا خون اکسیژندار شود.
- گردش خون سیستمیک یا عمومی بدن که خون اکسیژندار را به تمام بافتهای بدن میرساند.
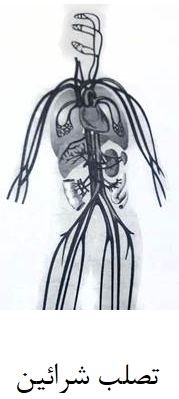
در بیماری تصلب شرائین یا آترواسکلروز (Atherosclerosis) شریانها تنگ و باریک میشوند.
این بیماری میتواند شریانهای هر جایی از بدن را گرفتار کند و یک علت عمده در بروز سکتههای قلبی، سکتههای مغزی و ضعف گردش خون در پاها میباشد.
هنگامی که مواد چربی مثل کلسترول که در آن خون جریان دارد در دیواره شریانها رسوب نموده و تشکیل مادهای زرد رنگ به نام آتروم (atheroma) را میدهد باعث تنگ و باریک شدن شریان میشود.
این رسوبها باعث میشوند که باعث حرکت جریان خون در شریانها محدود شود. بعلاوه ، لایه عضلانی دیواره شریانها ضخیمتر شده و باعث تنگتر شدن بیشتر شریان میگردد. پلاکتهای خون ممکن است به همدیگر چسبیده و بر روی سطح این رسوبها بچسبند و باعث تشکیل لخته خون شوند.
یک لخته بزرگ خون ممکن است باعث انسداد کامل شریان شده و در نتیجه عضوی که به آن خونسرسانی میشد دیگر از خون و اکسیژن محروم میشود.
بیماری تصلب شرائین در کشورهای شمال اروپا خیلی شایعتر از کشورهای عقب مانده و در حال توسعه آفریقا و آسیا میباشد. این بیماری با افزایش سن شایعتر میگردد و در بعضی از خانواده ها نیز بیشتر دیده میشود.
خیلی به ندرت ممکن است این بیماری در افراد 45 سال باعث بروز مشکل شود.
هورمون جنسی زنانه استروژن کمک میکند که از بروز تصلب شرائین جلوگیری شود. بنابراین بیماری تصلب شرائین در خانمها در قبل از سنین یائسگی که هورمون استروژن زیادی در بدنشان تولید میشود خیلی کمتر از آقایان رخ میدهد. با اینحال در سن 60 سالگی میزان خطر ابتلا به تصلب شرائین در خانمها به اندازه آقایان میشود.
گرچه خانمهایی که بعد از سن یائسگی از داروهای حاوی استروژن استفاده میکنند ممکن است از اثرات مفید آن در پیشگیری از بروز تصلب شرائین بهره ببرند.
خطر بروز تصلب شرائین تا حدود زیادی به میزان کلسترول موجود در جریان خون که آن هم به نحوه رژیم غذایی و عوامل ژنتیکی مربوط میشود بستگی دارد.
از آنجایی که میزان کلسترول بستگی زیادی به رژیم غذایی افراد دارد، بیماری تصلب شرائین در کشورهای غربی که اکثر افراد آنها دارای رژیم غذایی پر چربی هستند بسیار شایعتر میباشد.
بعضی از بیماریها مثل مرض قند ( دیابت) میتواند صرف نظر از نوع رژیم غذایی با میزان بالای کلسترول خون ارتباط داشته باشد.
بعضی از بیماریهای ارثی چربیها نیز باعث بالا رفتن میزان چربیها در خون میشود. به غیر از بالا بودن میزان کلسترول خون، سایر عواملی که احتمال بروز تصلب شرائین را افزایش میدهد عبارتند از : سیگار کشیدن، عدم انجام تمرینات منظم ورزشی، بالا بودن فشار خون و اضافه بودن وزن بخصوص اگر تمرکز چربی در اطراف شکم باشد ( چاقی شکمی)

در مراحل اولیه تصلب شرائین معمولا هیچ علامتی وجود ندارد.
علایمی که بعدها بوجود میآیند بخاطر کاهش و یا توقف خونرسانی به قسمتهایی از بدن میباشد که شریانهای آنها گرفتار شده است.
اگر شریانهای کرونری قلب که به عضلات قلب خونرسانی میکنند تا حدودی گرفته و مسدود شوند علایمی مثل درد سینه آنژین قلبی ایجاد میگردد.
اگر این شریانها بطور کامل مسدود شوند ممکن است یک سکته قلبی ناگهانی و اغلب مرگبار بروز نماید.
بسیاری از سکتههای مغزی بر اثر تصلب شرائین در شریانهایی که به مغز خونرسانی میکنند ایجاد میشود.
اگر شریانها پاها دچار تصلب شرائین شوند، اولین علامت آن ممکن است گرفتگی دردناک عضلات پا در هنگام راه رفتن باشد زیرا جریان خون کافی در عضلات پا وجود ندارد.
اگر تصلب شرائین همراه با یک بیماری ارثی چربیها باشد رسوبات چربی ممکن است بر روی تاندونها و یا در زیر پوست ایجاد شود که بصروت یک توده قابل مشاهده دیده میشود.
نحوه تشخیص تصلب شرائین
از انجایی که تصلب شرائین تا هنگامی که جریان خون را محدود نکرده است هیچگونه علایمی ایجاد نمیکند، اهمیت زیادی دارد که قبل از اینکه این بیماری پیشرفت نموده و باعث صدمه دیدن اعضای بدن شود آن را در افراد تشخیص بدهیم.
آزمایشهای معمول چک آپ که افراد بطور منظم آنها را انجام میدهند شامل آزمایشهایی برای مشخص نمودن عوامل خطرساز تصلب شرائین مثل بالا بودن میزان کلسترول خون بالا بودن فشار خون و بیماری قند ( دیابت) میباشد.
در حال حاضر توصیه میشود که حداقل بعد از سن 20 سالگی هر 5 سال یکبار میزان کلسترول خون اندازهگیری شود.
اگر شما دچار علایم تصلب شرائین شدهاید، پزشک ممکن است درخواست آزمایشهایی نماید تا هم میزان صدمه به شریانها و هم میزان صدمه به اعضایی که توسط این شریان خونرسانی میشوند مشخص گردد.
میزان جریان خون در رگهای گرفتار را میتوان با استفاده از اِسکن اولتراسوند داپلر (Doppler) یا آنژیوگرافی کرونری بررسی نمود.
اگر پزشکتان فکر میکنند که شریانهای کرونری قلب شما گرفتار شده است،ممکن است اقدام به گرفتن نوار قلبی، آنژیوگرافی یا اسکن رادیونوکلئید بنماید تا خونرسانی قلب را بررسی نماید. در بعضی موارد نیز ممکن است تست ورزش انجام شود تا نحوه عملکرد قلب در هنگام فعالیت بدنی مشخص گردد.
نحوه درمان تصلب شرائین بهترین درمان آن است که اصلا از بروز تصلب شرائین پیشگیری نماییم.
اقدامات پیشگیری کننده عبارتند از » پیروی از یک شیوه ی زندگی سالم با استفاده از رژیم غذایی کم چرب ، عدم استعمال دخانیات ، انجام تمرینات ورزشی منظم و داشتن یک وزن متعادل نسبت به قد .
انجام این اقدامات باعث میشود که خطر بروز تصلب شرائین به میزان زیادی کاهش یابد.
برای افرادی که قبلا دچار سکته قلبی شدهاند ، تحقیقات نشان داده است که بهتر است کلسترول خون آنها حتی از مقداری که برای افراد سالم تعیین شده است نیز پایینتر آورده شود.
اگر شما دچار تصلب شرائین هستید و به علایم آن گرفتار شدهایدف پزشک ممکن است دارویی مثل آسپرین برایتان تجویز نماید تا احتمال خطر بروز تشکیل لخته خون در شریان صدمه دیده را کاهش دهد.
اگر تصور شود که شما در خطر زیادی برای ابتلا به عوارض شدیدی هستید، پزشک ممکن است توصیه به انجام درمانهای جراحی مثل آنژیوپلاستی کرونری بنماید. اگر جریان خون قلبی به میزان زیادی مسدود شده باشد ممکن است نیاز به عمل جراحی بای پس داشته باشید.
پیروی از یک شیوه زندگی سالم و استفاده از رژیم غذایی مناسب میتواند باعث کند شدن پیشرفت بیماری تصلب شرائین در اکثر افراد شود . اگر قبلا دچار سکته قلبی یا سکته مغزی شدهاید میتوانید با انجام اقدامات پیشگیری کننده باعث کاهش بروز عوارض بیشتر شوید.
بالا بودن فشار خون
در کشور بریتانیا از هر 6 فرد بزرگسال ، یک نفر دچار بالا بودن فشار خون میباشد که به آن اصطلاحا هیپرتانسیون (Hypertension) گفته میشود.
فشار خون بالا باعث میشود که فشار زیادی روی قلب و شریانها گذاشته شود و در نتیجه به بافتهای ظریف آنها آسیب وارد میآید . اگر فشار خون بالا درمان نشود ممکن است در نهایت به چشمها و کلیهها صدمه وارد کند.
هر چه فشار خون بالاتر باشد خطر بروز عوارض آن مثل سکته قلبی،بیماری شریان کرونری و سکته مغزی بیشتر خواهد بود.
فشار خون با انجام فعالیت بطور طبیعی تغییر میکند و در هنگام ورزش یا استرس، بالا میرود و در زمان استراحت ، پایین میآید.
همچنین در افراد مختلف ، فشار خون تفاوت میکند و با بالا رفتن سن و وزن ، به تدریج بالا میرود. برای بیان میزان فشار خون دو عدد گفته میشود که بر اساس واحد میلیتر جیوه (mm Hg) میباشد.
فشار خون یک فرد جوان سالم در هنگام استراحت نباید بیشتر از 120 روی 80 میلیمتر جیوه باشد (یعنی 12 روی 8 ) . بطور کلی وقتی میگویند یک نفر دارای فشار خون بالا میباشد که دائما فشار خون او حتی در هنگام استراحت هم بالاتر از 140 روی 90 باشد(یعنی بالای 14 روی 9 )
داشتن فشار خون بالا معمولا باعث بروز علایم نمیشود اما اگر فشار خون خیلی بالا باشد ممکن است سردرد ، سرگیجه یا تاری دید ایجاد شود.
بااینحال معممولا تنها علامتهایی که ایجاد میشوند بر اثر وجود صدماتی است که فشار خون باعث شده است .
تا زمانی که این علایم ایجاد شوند و فشار خون بالا خود را نشان بدهد، صدمات غیرقابل برگشتی به شریانها و اعضا بدن وارد شده است.
به فشار خون بالا گاهی اوقات قاتبل ساکت (Silent Killer) گفته میشود زیرا افراد ممکن است بدون اینکه متوجه آن شوند دچار سکتههای مغزی یا سکتههای قلبی مرگبار بشوند.
در طب 20 سال اخیر ، با توجه به آموزشهای بهداشتی که به مردم داده شده است، بسیاری از مردم اکنون از وجود بیماری فشار خون بالا در خودشان در مراحل اولیه و قبل از بروز علایم با اطلاع هستند.
تشخیص زودرس و به موقع فشار خون بالا و درمان مناسب آن باعث شده است که به میزان زیادی از بروز سکتههای قلبی و سکتههای مغزی کاسته شود.
علل ایجاد فشار خون
در 90 درصد موارد هیچ علت آشکاری برای بروز فشار خون بالا وجود ندارد.
با اینحال هم نحوه زندگی و هم عوامل ژنتیکی ممکن است در ایجاد آن نقش داشته باشند.
این بیماری در افراد میانسال و سالخورده بسیار شایعتر میباشد زیرا با افزایش سن، شریانهای آنها سفت تر شده است.
همچنین فشار خون بالا در مردها کمی بیشتر از خانمها شایع میباشد. افرادی که اضافه وزن دارند و یا اینکه به میزان زیادی مشروبات الکلی مصرف میکنند احتمال زیادی دارد که دچار فشار خون بالا شوند. همچنین داشتن یک زندگی پر استرس ممکن است باعث بدتر شدن این بیماری شود.
گرچه بالا بودن فشار خون در کشورهای پیشرفته شایعتر است اما امروزه در کشورهای عقب مانده و در حال توسعه نیز این بیماری شایع شده است و مشکل قابل توجهی را ایجاد کرده است.
تصور میشود که استعداد ایجاد فشار خون بالا ارثی میباشد و افراد سیاه پوست بیشتر مستعد دچار شدن به این بیماری هستند. در کشورهایی که مردم آنها دارای رژیم غذایی کم نمک هستند این بیماری کمتر دیده میشود و چنین به نظر میرسد که مصرف نمک در ایجاد فشار خون بالا نقش مهمی دارد.
در موارد کمی یک علت زمینهای براز بروز فشار خون پیدا میشود ( مثل بیماری کلیوی یا بیماری هورمونی) .
بعضی از داروها مثل قرصهای ترکیبی ضد بارداری و داروهای کورتوندار میتوانند باعث بالا رفتن فشار خون شوند.
در خانمهای حامله، بالا رفتن فشار خون میتواند منجر به بروز وضعیتهای بالقوه مرگباری شود که اصطلاحا به آنها پِرهاِکلامپسی (pre eclampsia) و اِکلامپسی گفته میشود. معمولا بعد از زایمان فشار خون دوباره به سطح طبیعی خون پایین میآید.
عوارض فشار خون بالا
خطر بروز آسیب به شریانها قلب و کلیهها با شدت بالا بودن فشار خون و مدت زمانی که فشار خون بالا بوده است افزایش مییابد. شریانهای صدمه دیده در خطر بیشتری برای باریک شدن بر اثر تصلب شرائین هستند.
در تصلب شرائین وجود رسوبهای چربی در دیواره رگها باعث میشود که آنها تنگ و باریک شده و جریان خون در آنها محدود شود.
تصلب شرائین در افراد سیگاری و در کسانی که میزان کلسترول خون انها زیاد میباشد شایعتر است.
تصلب شرائین در رگهای کرونری قلب ممکن است در نهایت منجر به درد سینه (آنژین قلبی) و یا سکته قلبی شود.
ایجاد تصلب شرائین در سایر رگهای بدن ممکن است باعث بروز بیماریهایی مثل آنورسیم آئورت یا سکته مغزی شود.
بالا بودن فشار خون باعث میشود که فشار زیادی به قلب تحمیل شود که ممکن است در نهایت منجر به نارسایی مزمن قلب گردد.
صدمه به شریانهای کلیه ممکن است باعث نارسایی مزمن کلیه شود. شریانهایی که به پرده شبکیه چشم خونرسانی میکنند نیز ممکن است بر اثر فشار خون بالا صدمه ببینند.
نحوه تشخیص بالا بودن فشار خون
اهمیت زیادی دارد که بعد از سن 18 سالگی بطور مرتب هر 2 سال یکبار فشار خونتان اندازهگیری شود.
اگر فشار خون شما بالای 14 روی 9 باشدف پزشک ممکن است از شما بخواهد که یک بار دیگر هفته بعد مراجعه نمایید تا دوباره فشار خونتان اندازهگیری شود.
بعضی از افراد وقتی که وارد مطب پزشک میشوند بر اثر اضطرابی که در انها ایجاد میشود فشار خونشان بطور موقت بالا میرود.
بنابراین تا هنگامی که سه بار و در روزهای مختلف فشار خون اندازه گیری نشود نمیتوان گفت که فردی دچار فشار خون بالا است.
اگر شما دچار فشار خون بالا هستید پزشتان ممکن است آزمایشهایی ترتیب دهد تا میزان صدمات احتمالی که به اعضای بدنتان وارد شده است را ارزیابی نماید.
آزمایشهایی که برای پی بردن به آسیبهای وارده به قلب انجام میشوند شامل اکوکاردیوگرافی و گرفتن نوار قلبی هستند.
چشمهای شما معاینه میشوند تا وجود صدمات وارده به رگهای خونی آن بررسی گردند.
نحوه درمان بالا بودن فشار خون
فشار خون بالا را معمولا نمیتوان بطور کامل معالجه قطعی نمود اما میتوان با درمان ان کنترل کرد. اگر فشار خون شما بطور خفیفی بالا استف تغییر در شیوه زندگیتان اغلب موثرترین راه برای پایین آوردن فشار خون میباشد .
شما باید کمتر از نمک استفاده نمایید و وزن خود را در حد ایدهآل و مناسب نگه دارید.
اگر سیگاری هستید باید سیگار را کنار بگذارید. اگر با این اقدامات ساده فشار خونتان پایین نیامد پزشک ممکن است اقدام به تجویز داروهای ضد فشار خون نماید. این داروهای به روشهای مختلفی باعث میشوند که فشار خون پایین بیاید و برای شما ممکن است فقط یک نوع دارو و یا ترکیبی از چند نوع مختلف دارو تجویز شود.
نوع دارو و مقدار ان برای هر کسی بر اساس نیازش متفاوت میباشد. اگر با مصرف دارو دچار عوارض جانبی آن شدید با پزشک خود مشورت نمایید تا اقدام به تغییر در میزان و یا نوع دارو نماید.
شما میتوانید با خرید یک دستگاه فشار سنج،خودتان فشار خونتان را در خانه اندازهگیری نمایید و از تاثیر داروهایی که مصرف میکنید مطلع شوید.
بیماری شریان کرونری
شریانهای کرونری قلب که شاخههایی از شریان اصلی آئورت هستند باعث رساندن خون غنی از اکسیژن به عضلات قلب میشوند.
در بیماری شریان کرونری که به بیماری کرونری قلب نیز معروف میباشد یک یا چند تا از این شریانهای کرونری تنگ و باریک میشوند.
جریان خون در این شریانها محدود شده و باعث صدمه دیدن عضلات قلب میگردد.
بیماریهای قلبی شامل سکته قلبی و درد سینه آنژین معمولا بر اثر بیماری شریان کرونری ایجاد میشوند. بنابراین این بیماری یک علت شایع منجر به مرگ در بسیاری از کشورهای پیشرفته میباشد.
تعداد مرگها و میرها بر اثر بیماری شریان کرونری در اوایل دهه 1980 میلادی در بریتانیا به اوج خود رسید و از هر صد هزار نفر ، 85 نفر در سال بر اثر این بیماری میمردند.
از آن زمان تا کنون تعداد مرگ و میرها کاهش یافته و به نصف آن تعداد رسیده است که علت آن آموزش بهداشت به مردم درباره مضرات سیگار و رژیمهای غذایی و نیز ساخته شدن داروهای موثرتر جدید میباشد.
با اینجال در بعضی از قسمتهای جهان،شامل کشورهای عقب مانده و در حال توسعه ، مرگ و میر بر اثر بیماری کرونری قلب بخاطر تغییر در نحوه زندگی آنها ، افزایش یافته است.
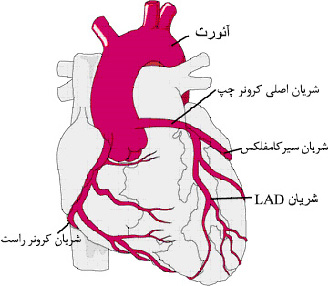
علل ایجاد بیماری شریان کرونری
بیماری شریان کرونری معمولا بر اثر تصلب شرایین ایجاد میشود. در بیماری تصلب شرائین رسوبهای چربی در دیواره داخلی شریانها تجمع مییابد و باعث تنگ و باریک شدن شریان و در نتیجه کاهش جریان خون در آن میگردد. اگر یک لخته خون تشکیل شود و یا در قسمت باریک شده شریان گیر کند، جریان خون بطور کامل در شریان متوقف میگردد. اگر میزان کلسترول خون شما بالا میباشد و رژیم غذایی پرچربی دارید احتمال بروز بیماری شریان کرونری بخاطر تصلب شرائین در شما زیاد میباشد.
بیماری شریان کرونری همچنین با سیگار کشیدن،چاقی،عدم انجام تمرینات ورزشی ، دیابت (مرض قند) و بالا بودن فشار خون ارتباط دارد.
هورمون استروژن در خانمها ممکن است باعث کاهش خطر بروز بیماری شریان کرونری شود.
بعد از یائسگی که میزان هورمون استروژن در خانمها خیلی کم میشود و در سنین حدود 60 سالگی،میزان خطر بروز بیماری شریان کرونری در خانمها به اندازه آقایان میشود، گرجه میزان مرگ و میر آنها هنوز هم نسبت به آقایان پایین باقی میماند.
به ندرت شریانهای کرونری بر اثر التهاب باریک میشوند که این التهاب ممکن است بر اثر وجود بیماری پُلیآرتریت نُدوزا (Polyarteritis nodosa) یا بیماری کاوازاکی (Kawasaki) که در کودکان ایجاد میشود ، بروز نماید. تنگ شدن موقت شریان کرونری میتواند بر اثر اسپاسم در دیواره شریان ایجاد گردد.
علایم بیماری شریان کرونری
در مراحل اولیه بیماری شریان کرونری معمولا علایمی ایجاد نمیشود. در مراحل بعدی این بیماری معمولا اولین علامت، درد سینه در هنگام فعالیت میباشد که به آن اصطلاحا آنژین (angina) گفته میشود.
گاهی اوقات اولین علامت ، سکته قلبی میباشد و قبل از ان هیچ علامت دیگری دیده نمیشود.
بعضی از افراد مبتلا به بیماری شریان گرونری ، اختلالی در ضربان قلبشان ایجاد میشود که ممکن است باعث بروز طپش قلب، گیجی و گاهی اوقات از هوش رفتن بشود.
بعضی از انواع شدید بی نظمیهای ضربان قلب میتوانند باعث توقف کامل عمل تلمبه کردن قلب بشوند که این وضعیت در اکثر مرگهای ناگهانی بر اثر بیماری شریان کرونری دیده میشود.
در افراد سالخورده، بیماری شریان کرونبری ممکن است منجر به بروز وضعیتی شود که به آن اصطلاحا نارسایی مزمن قلب گفته میشود.
در نارسایی مزمن قلب به تدریج قلب آنقدر ضعیف میشود که نمیتواند به اندازه کافی جریان خون را در سرتاسر بدن ایجاد کند.
سپس نارسایی مزمن قلب ممکن است باعث تجمع مایعات اضافی در ریهها و بافتها شود و علایم دیگری مثل تنگی نفس یا ورم کردن مچ پا ایجاد گردد.
نحوه تشخیص بیماری شریان کرونری
بیماری شریان کرونری معمولا فقط وقتی تشخیص داده میشود که علایم بیماری در فرد ایجاد شده باشد.
گاهی اوقات بروز یک سکته قلبی اولین نشانه وجود این بیماری میباشد.
اگر شما علایمی مثل درد سینه دارید که شما مشکوک به وجود بیماری شریان کرونری میکند، باید به پزشک مراجعه نمایید تا یک سری از آزمایشات برای شما ترتیب دهد.
این آزمایشها شامل گرفتن نوار قلبی برای ارزیابی فعالیت الکتریکی قلب و اسکن رادیونوکلئید برای ارزیابی اینکه آیا خونرسانی به عضله قلب به اندازه کافی میباشد یا خیر، خواهد بود.
همچنین ممکن است تست ورزش از شما گرفته شود تا فعالیت قلب در هنگامی که تحت فشار میباشد بررسی گردد.
اکوکاردیوگرافی نیز انجام میشود تا تصاویری از عضله و دریچههای قلب بدست آید. امروزه به میزان زیادی از ام آر آی برای کشف ناهنجاریهای قلب استفاده میشود.
اگر این آزمایشها نشان دادند که میزان خونرسانی به قلب شما کافی نمیباشد ، ممکن است قدم بعدی انجام آنژیوگرافی کرونری باشد.
در این روش، یک ماده رنگی به داخل جریان خون تزریق میشود و سپس عکسهای رادیوگرافی گرفته میشود تا شریانهای کرونری به خوبی دیده شوند.
شریانهای تنگ شده یا مسدود شده در آنژیوگرافی مشخص میگردند و به پزشک این اطلاعات را میدهند که تصمیم بگیرد که آیا درمانهای جراحی را بکار ببرد یا خیر.
نحوه درمان بیماری شریان کرونری
درمان بیماری شریان کرونری به سه گروه زیر تقسیم میشود:
1- تغییر در شیوه زنگی تا خطر بدتر شدن بیماری کاهش یابد
2- درمان دارویی برای اصلاح قلب و کمک به تسکین علایم بیماری
3- اقدامات جراحی مثل آنژیوپلاستی کرونری که باعث بهبود خونرسانی به عضله قلب میشود
اگر بیماری شریان کرونری در شما تشخیص داده شده است، باید یک شیوه زندگی سالم همراه با رژیم غذایی کم چربی و انجام تمرینات منظم ورزشی برگزینید.
اگر سیگاری هستید باید حتما سیگار را کنار بگذارید. داروهایی که باید برای درمان بیماری شریان کرونری مصرف نمایید بستگی به علایم شما، شدت بیماری و علتی به بیماری بخاطر آن ایجاد شده است دارد.
اگر آزمایشها نشان دهند که کلسترول خون شما بالا میباشد برای شما داروی پایین آورنده چربی تجویز خواهد شد.
با اینحال ممکن است که این داروها حتی اگر کلسترول خونتان در حد طبیعی بوده و از رژیم غذایی کم چربی هم استفاده میکنید برایتان تجویز شود، زیرا درمان با این داروهای پایین آورنده چربی باعث کند شدن پیشرفت بیماری شریان کرونری و در نتیجه کاهش خطر بروز سکته قلبی میشود.
آنژین (درد سینه) را ممکن است با داروهایی مثل نیتروگلیسیرین و داروهای بتابلور مثل پروپرانولول درمان نمود. این داروها باعث میشوند که جریان خون در شریانها بهتر انجام شود و کمک میکند که عمل تلمبه زدن قلب بطور موثری انجام شود. با داروهای ضد آریتمی میتوان ناهنجاریهای ریتم قلب را اغلب درمان نمود.
اگر علایم شما با مصرف این داروها تسکین نیافتند و یا اگر شریانهایتان خیلی زیاد باریک شدهاند پزشک در مورد سایر درمانهایی که میتوان برایتان انجام داد با شما مشورت خواهد کرد.
اگر فقط یک قسمت کوچک از شریان شما گرفته شده باشد ممکن است به شما توصیه شود که آنژیوپلاستی کرونری انجام دهید.
در این روش یک بادکنک کوچک در داخل شریان تنگ شده وارد میشود و سپس باد میشود تا باعث گشاد شدن شریان کرونری شود.
در حین انجام این روش ممکن استیک لوله کوچک که به آن اصطلاحا اِستِنت (Stent) گفته میشود در داخل شریان کرونری قرار داده شود تا از تنگ شدن دوباره آن جلوگیری شود .
راه دیگری آن است که پزشک ممکن است به توصیه شما عمل کند که عمل جراحی بای پَس (Bypass) شریان کرونری را انجام دهید.
در این عمل جراحی ، با استفاده از شریانی که از داخل دیواری قفسه سینه و یا از وریدی که از پا برداشته میشود ، قسمتی از شریان کرونر را که مسدود شده است را یک راه فرعی برایش میگذارند تا خونرسانی به عضله قلب برقرار شود.
عاقبت بیماران مبتلا به بیماری شریان کرونری
بیماری شریان کرونری افراد را در سنین میانسالی تا سالخوردگی گرفتار میکند و پیشگیری از آن خیلی راحتتر از درمان آن میباشد.
احتمال بروز این بیماری با در پیش گرفتن یک شیوه زنگی سالم میتواند بسیار کاهش یابد .
با وجود پیشرفتهایی که در روشهای تشخیصی بیماری شریان کرونری ایجاد شده است این امکان را ایجاد نموده است که درمان را بتوانیم از همان مراحل اولیه بیماری آغاز نماییم.
وجود داروهای موثر جدید برای جلوگیری از پیشرفت بیماری شریان کرونری و موفقیت آمیز بودن آنژیوپلاستی کرونری و عمل جراحی بای پس باعث شده است که به میزان زیادی عاقبت این بیماران بهبود یابد.
برای یک فرد دچار بیماری شریان کرونری، عاقبت بیماری بستگی به این دارد که چند تا از شریانهای کرونری او گرفتار شده و شدت صدماتی که به عضله قلب در هنگام تشخیص بیماری وارد شده است تا چه حد میباشد.
آنژین قلبی
به درد و سینه که منشا آن عضلات قلب میباشد و در حین فعالیت بدنی ایجاد شده و با استراحت از بین میرود را اصطلاحا آنژین قلبی (Angina) مینامند. دردی که ایجاد میشود بخاطر عدم خونرسانی کافی به عضله قلب میباشد.
آنژین قلبی هم در مردها و هم در زنها ایجاد میشود اما میزان شیوع آن در خانمهای زیر 60 سال بسیار کمتر میباشد زیرا هورمون استروژن خانمها در این سنین محافظ خوبی برای آنها میباشد.
این محافظت به تدریج با کم شدن میزان استروژن آنها بعد از یائسگی از بین میرود و خطر آنژین در آنها افزایش مییابد.
در طی 30 سال اخیر از میزان شیوع آنژین قلبی در کشورهای غربی به شدت کالسته شده است زیرا اکثر افراد این کشورها با آموزشهای بهداشتی که به آنها داده شده است سعی میکنند که یک شیوه زندگی سالم را برگزینند.
همچنین درمانهایی دارویی و جراحی نیز در طی این مدت پیشرفتهایی چشمگیری داشته است و باعث اصطلاح وضعیت افرادی که دچار این بیماری شدهاند گشته است.
علل ایجاد آنژین قلبی
شایعترین علت ایجاد آنژین قلبی، بیماری شریان کرونری میباشد که در این بیماری، شریانهایی که به عضله قلب خونرسانی میکنند باریک و تنگ میگردند.
این باریک شدن شریانها معمولا بر اثر رسوب چربیها در دیواره داخلی شریان بروز میکند.
در چنین مواردی ممکن است خونی که از داخل شریان عبور میکند برای قلب در حال استراحت کافی باشد اما هنگامی که فعالیت بدنی انجام میشود و قلب تندتر میخواهد کار بکند این مقدار خونرسانی برای آن کاهی نمیباشد.
اگر به اندازه کافی خون حاوی اکسیژن به قلب نرسد، عضله قلب دچار کمبود اکسیژن شده و باعث میشود که مواد سمی در عضله قلب جمع شوند و باعث انقباض و درد شوند.
افرادی که کلسترول خون آنها بالا میباشد، دچار فشار خون بالا هستند و یا به بیماری دیابت ( مرض قند) مبتلا هستند احتمال زیادی دارد که دچار تصلب شرائین و آنژین قلبی شوند.
داشتن یک خویشاوند نزدیک که دچار این بیماری میباشد و نیز استعمال دخانیات میتوانند باعث شوند که احتمال بروز آنژین قلبی در این افراد بیشتر شود.
آنژین قلبی همچنین میتواند با اسپاسم موقتی شریانهای کرونری که باعث تنگ شدن کوته مدت این شریانها میشود و یا بر اثر صدمه دیدن یک دریچه قلب که باعث کاهش خونرسانی به عضله قلب میشود نیز ایجاد گردد. یک علت نادر بروز آنژین قلبی، کم خونی میباشد زیرا در این موارد خون به اندازه کافی اکسیژن ندارد و در نتیجه نمیتواند به عضله قلب به اندازه کافی اکسیژن برساند.
علایم آنژین قلبی
درد سینه در آنژین قلبی از خفیف تا شدید متغیر میباشد. این درد معمولا در حین فعالیت بدنی شروع شده و بعد از یک استراحت کوتاه از بین میرود . ویژگیهای آنژین قلبی عبارتند از:
یک احساس سنگینی مبهم و انقباضی در وسط سینه.
دردی که به سمت گلو و نیز به سمت پایین و دستها ( بخصوص دست چپ ) کشیده میشود.
آنژین قلبی معمولا بطور قابل پیشبینیای در مرحلهای از فعالیت بدنی ایجاد میشود. برای مثال اگر شما بطور منظم از یک سربالایی و یا پله بالا میروید، درد آنژین همیشه در همان جایی که هر روز دچار آن میشوید بروز میکند.
در هوای سرد و یا در برابر باد، آنژین زود خود را نشان میدهد و اغلب با فعالیت کمتری این درد ایجاد میگردد.
اگر شما این نوع از درد سینه را برای اولین بار است که تجربه میکنید، یا اگر دردهای آنژین شما بیشتر از قبل رخ میدهند و یا اینکه این دردها در هنگام استراحت هم ایجاد میشوند باید سریعا به پزشک مراجعه نمایید.
بدتر شدن دردهای آنژین میتواند نشانه هشدار دهندهای باشد که یک لخته خون در شریان کرونری تشکیل شده و ممکن است باعث انسداد کامل شریان و در نتیجه سکته قلبی شود.
نحوه تشخیص آنژین قلبی
پزشک معمولا از روی علایم شما میتواند تشخیص آنژین قلبی را بدهد. با اینحال ، در بعضی موارد ممکن است برای پزشک مشکل باشد که بتواند تشخیص بدهد که آیا این درد بر اثر آنژین قلبی ایجاد شده است یا بخاطر مشکلات گوارشی بروز کرده است.
پزشک فشار خون شما را اندازهگیری میکند تا ببیند که آیا شما دچار فشار خون بالا هستید یا خیر.
او ممکن است درخواست آزمایش خون نماید تا بالا بودن کلسترول و یا کم خونی شما را بررسی نماید.
از شما در حال استراحت و در حال فعالیت نوار قلبی گرفته خواهد شد تا با یکدیگر مقایسه شوند.
نوار قلبی در حال استراحت ممکن است سالم نشان داده شود اما نوار قلبی در حال فعالیت معمولا دچار اختلال خواهد بود.
نوار قلبی ممکن است نشان دهد که شما قبلا دچار سکته قلبی شدهاید.
اگر این آزمایشها نشان دادند که یک مشکل قابل توجه در جریان خون قلب شما وجود دارد، ممکن است نیاز به انجام آنژیوگرافی کرونری داشته باشید.
در این روش یک ماده رنگی به داخل شریانهای کرونری تزریق میشود و از آن عکس رادیوگرافی میگیرند تا رگهای تنگ شده مشخص گردند.
نحوه درمان آنژین قلبی
درمان آنژین قلبی بستگی به شدت آن دارد. از داروها برای این استفاده میشود که درد آنژین را تسکی داده و نیز تعداد و شدت حملات آنژین را کاهش دهد.
درمان دارویی یک حمله آنژین معمولا استفاده از داروهای گروه نیترات مثل نیتروگلیسیرین میباشد که باعث گشاد شدن شرایانهای کرونر میگردد.
نیتراتهایی که سریع اثر میکنند بصورت اسپری یا قرصهای زیر زبانی ساخته شدهاند. از نیتراتهایی که اثر آنها طولانی مدت هستند میتوان بطور منظم و برای پیشگیری از وقوع حملات استفاده نمود.
بعلاوه برای کاهش نیاز قلب به اکسیژن ، ممکن است از داروهایی مثل داروهای گروه بتابلوکر استفاده کرد.
پزشکان همچنین توصیه میکنند که هر روز از مقادیر کم آسپرین استفاده شود زیرا آسپرین باعث میشود که چسبندگی خون کمتر شده و خطر ساخته شدن لخته خون در شراینها را کم میکند.
اگر یک بیماری زمینهای مثل تنگی آئورت ، فشار خون بالا و یا مرض قند ( دیابت ) هم وجود داشته باشد باید درمان گردد.
تغیر در شیوه زندگی میتواند از بدتر شدن آنژین جلوگیری کند و باعث شود که بتوانید فعالیت بیشتری بدون اینکه دچار درد سینه شوید انجام دهید.
توقف استعمال دخانیات ضروری میباشد و کم کردن تعداد سیگارها کافی نمیباشد.
داشتن یک رژیم غذایی که چربی اشباع شده آن کم باشد از اهمیت زیادی برخوردار است و در صورت لزوم باید سعی نمایید که از وزن خود بکاهید .
همچنین ممکن است پزشک برایتان داروهایی پایین اورنده کلسترول خون تجویز کند حتی اگر کلسترول خونتان در حد طبیعی باشد زیرا تحقیقات نشان داده است که این داروها باعث کند شدن پیشرفت بیماری شریان کرونری میشوند.
شما هر روز باید تا آنجایی که پزشک به شما توصیه میکند تمرینات منظرم ورزشی را انجام دهید.
روزی یک و نیم تا سه کیلومتر پیاده روی میتواند آنقدر کافی باشد که باعث کاهش خطر بروز سکتههای قلبی مرگبار شود.
اگر با وجود درمان دارویی، آنژین قلبی شدیدتر شدف پزشک ممکن است توصیه به اقدامات جراحی نماید تا هم شریانهای کرونری شما گشاد شوند و هم جریان خون قلب بهبود یابد.
شما ممکن است آنژیوپلاستی کرونری انجام دهید.
در این روش یک بادکنک کوچک به داخل شریان باریک شده فرستاده میشود و سپس در آنجا باد میشود تا باعث گشاد شدن شریان گردد.
برای انجام آنژیوپلاستی معمولا بیمار فقط یک روز در بیمارستان بستری میگردد.
با اینحال اگر چندین شریان شما دچار تنگی باشد انجام آنژیوپلاستی معمولا مناسب نمیباشد.
در چنین مواردی اقدام به عمل جراحی بای پَس شریان کرونری میکنند.
در این عمل جراحی یک شریان از داخل دیواره قفس سینه و یا یک ورید از پا گرفته میشود و بجای شریان کرونری تنگ شده قرار داده میشود.
عمل جراحی بایپس یک عمل جراحی سنگین میباشد که لازم است بعد از آن بیمار مدت کوتاهی را در بخش آی سی یو (ICU) بستری شود زیرا احتمال خطر عوارض آن وجود دارد.
بعد از عمل جراحی، دوره نقاهت حدود 2 تا 3 ماه طول میکشد.
عاقبت بیماران دچار آنژین قلبی
عاقبت بیماران بستگی به شدت بیماری شریان کرونری دارد. اگر شما دچار آنژین خفیف هستید، عاقبت شما خوب خواهد بود به شرطی که تغییرات عاقلانهای در شیوه زندگیتان ایجاد نمایید و از درمانهای توصیه شده نیز بخوبی پیروی نمایید.
افراد اغلب بعد از اینکه درمان را شروع میکنند دیگر دچار مشکلی نمیشوند و بسیاری از آنها قادر هستند که زندگی طبیعی خود را ادامه دهند و فقط مقداری محدودیت در هنگام انجام تمرینات ورزشی خواهند داشت.
سکته قلبی
منظور از سکته قلبی یا آنفارکتوس میوکارد (Myocardial infarction) مرگ قسمتی از عضله قلب میباشد که به دنبال بند آمدن خونرسانی آن قسمت ایجاد میگردد.
سکته قلبی یکی از علل عمده مرگ و میر در کشورهای پیشرفته میباشد.
با اینحال میزان مرگ و میر از اوایل دهه 1980 میلادی تا امروز به مقدار زیادی رو به کاهش گذاشته است که علت آن ، پیشرفتهایی است که در درمان آن ایجاد شده و نیز افزایش اگاهیهای مردم برای پیروی کردن از یک شیوه زندگی سالم میباشد تا از بروز سکته قلبی پیشگیری کنند.
علل ایجاد سکته قلبی
سکتههای قلبی معمولا به علت بیماری شریان کرونری ایجاد میشوند.
در بیماری شریان کرونری ، شریانهای کرونری که باعث خونرسانی به عضلات قلب میشوند تنگ و باریک میگردند. این تنگ شدن معمولا بخاطر تصلب شرائین میباشد.
در بیماری تصلب شرائین، رسوب چربی مثل کلسترول در دیواره داخلی شریان تجمع مییابد.
این موارد رسوبی که به آن اصطلاحا آتروم (Athroma) گفته میشود سپس با یک لایه فیبروز پوشانده میشود که ممکن است پاره شده و یا سفت گردد.
سلولهای خونی که به آنها پلاکت گفته میشود میتوانند به این رسوب چسبیده و باعث ساخته شدن لخته خون شوند.
وقتی لخته خون تشکیل میشود ممکن است باعث انسداد کامل شریان شده و در نتیجه منجر به بروز یک سکته قلبی شود.
اگر شما سابقه خانوادگی بیماری شریان کرونری دارید ، شما نیز در خطر ابتلا به این بیماری هستید بخصوص اگر یک یا چند نفر از اعضای خانواده شما دچار این بیماری بودهاند و یا اینکه در سنین کمتر 55 سال دچار سکته قلبی شدهاند.
اگر شما دچار فشار خون بالا هستید یا به علت مرض قند ( دیابت) دچار مشکلات قلبی شدهاید، این خطر برای شما بیشتر خواهد بود.
علایم سکته قلبی
- علایم سکته قلبی معمولا بطور ناگهانی ایجاد شده و عبارتند از:
- بروز درد شدید در وسط سینه که ممکن است به طرف گردن و به دستها ( به ویژه دست چپ) انتشار پیدا کند.
- رنگ پریدگی و عرق ریزش.
- تنگی نفس.
- تهوع و گاهی اوقات استفراغ.
- اضطراب و گاهی اوقات ترس از مردن
- بی قرار شدن
اگر شما دچار این علایم شدهاید همیشه باید فرض را بر این بگذارید که یک سکته قلبی برای شما رخ داده است و باید سریعا خود را به بیمارستان برسانید.
هیچگاه در خبر کردن آمبولانس و اورژانس تاخیر نکنید تا ببینید بعدا چه اتفاقی رخ خواهد داد.
یک آمبولانس مجهز ، مناسب ترین وسیله برای رسیدن به بیمارستان میباشد زیرا نجات بیمار بعد از سکته قلبی ممکن است در همان آمبولانس شروع شود.
هنگامی که منتظر اورژانس هستید، در صورت امکان باید نصف یک قرص آسپرین را بجوید.
آسپرین باعث کاهش چسبندگی خون میشود و از بروز لختههای خون بیشتر جلوگیری میکند.
گاهی اوقات سکتههای قلبی ممکن است علایم متفاوتی از خود نشان دهند.
اگر دچار درد سینه آنژین قلبی هستید، درد شما ممکن است بدتر شده و به غیر از اینکه در هنگام فعالیت درد ایجاد میشود در زمان استراحت نیز درد بروز میکند.
یک حمله آنژین که به درمانهای معمول پاسخ نمیدهد و یا درد آن بیشتر از 10 دقیقه طول کشیده است ممکن است به علت سکته قلبی ایجاد نشده باشد و نیاز به رفتن فوری به بیمارستان دارد.
از هر 5 نفری که دچار سکته قلبی میشود یک نفر آنها دچار درد سینه نمیشود . با اینحال ممکن است علایم دیگری مثل تنگش نفس ، از حال رفتن، عرق ریزش و رنگ پریدگی وجود داشته باشد.
چنین الگویی از علایم را اصطلاحا سکته قلبی (Silent infarction) مینامند. این نوع از سکته قلبی معمولا در افراد سالخورده و در بیماران دچار مرض قند (دیابت) بیشتر دیده میشود.
عوارض سکته قلبی
در طی چند ساعت و چند روز اولیه پس از سکته قلبی، خطرات عمده عبارتند از بروز بی نظمی در ضربان قلب که ممکن است تهدید کننده حیات باشد و نیز بروز ایست قلبی.
بر اساس شدت و محل صدمه دیدن عضله قلب، مشکلات دیگری نیز ممکن است بروز نماید.
برای مثال ، در طی هفته ها یا ماههای پس از سکته قلبی، عمل تلمبه زدن عضلات قلب ممکن است به قدری ضعیف باشند که باعث بروز وضعیتی به نام نارسایی قلبی شوند.
عوارض کمتر شایع سکته های قلبی عبارتند از آسیب دیدن دریچههای قلب و التهاب غشا پوشاننده قلب که به آن اصطلاحا پریکاردیت گفته میشود. هر دور این مشکلات ممکن است باعث بروز نارسایی قلبی شوند.
نحوه تشخیص سکتههای قلبی:
در بسیاری از موارد، تشخیص سکتههای قلبی کاملا واضح میباشد. یک نوار قلبی اغلب تغییراتی را نشان میدهد که تایید کننده بروز یک سکته قلبی میباشد.
با استفاده از نوار قلبی میتوان فهمید که کدام قسمت از عضله قلب و چه مقدار از آن صدمه دیده است و نشان میدهد که آیا ضربانهای قلب هنوز طبیعی هستند و یا دچار بی نظمی شدهاند.
برای اینکه تشخیص سکتههای قلبی تایید شوند، آزمایشهای متعدد خون انجام میشود تا میزان یک ماده شیمایی که پس از سکته قلبی از عضلات صدمه دیده قلب در خون ریخته میشود اندازهگیری شود.
نحوه درمان سکتههای قلبی
اهداف فوری درمان سکتههای قلبی عبارتند از تسکین درد و دوباره بازگرداندتن خونرسانی به عضلات قلب تا میزان صدمات وارده به آن به حداقل خود برسد و نیز پیشگیری از بروز عوارض جانبی بیشتر.
با بستری سریع بیمار در بخش سی سی یو یا آی سی یو که ضربان قلب و علایم حیاتی بیمار بطور مرتب کنترل میشود میتوان به این اهداف دست یافت.
اگر شما دچار درد خیلی شدید در سینه هستید ممکن است یک آمپول مسکن قوی مثل مورفین به شما تزریق شود.
در طی 6 ساعت اول پس از بروز سکتههای قلبی ، ممکن است یک داروی ترومبولیتیک (Thrombolytic) به بیمار تزریق شود تا لخته خونی که باعث انسداد شریان کرونری شده است را حل نماید.
راه دیگر آن است که شما سریعا تحت آنژیوپلاستی کرونری قرار بگیرید تا شریان باریک شده دوباره گشاد شود. اگر بتوان در عرض 6 ساعت پس از سکته قلبی ، دوباره خونرسانی به عضله صدمه دیده قلب را برقرار نمود احتمال زیادی دارد که بهبودی کامل ایجاد شود.
هنگامی که شما در بخش سی سی یو بستری هستید، ضربان قلب شما زیر نظر قرار دارد و در صورتی که بی نظمی در آن ایجاد شود و یا علایم نارسایی قلب پدیدار شوند، درمانهای خاص انجام میشود.
اگر پیشرفت در بهبودی شما به خوبی انجام گردد به شما اجازه داده خواهد شد که بعد از 24 تا 48 ساعت مدت کمی از تخت پایین بیایید . بزودی شما میتوانید یک برنامه بازتوانی را اجرا نمایید و به تدریج مدت بیشتری را خارج از تخت بگذرانید.
به محض اینکه از سکته قلبی بهبودی حاصل گردید، وضعیت شریانهای کرونری و عضلات قلب شما ارزیابی میشود. از آزمایشهایی مثل اکوکاردیوگرافی و تست ورزش استفاده میشود تا نجوه درمانهای بعدی تصمیم گری شود.
برای مثال، اگر عمل تلمبه زدن قلب مختل شده است ممکن است یک داروی ادرار آور(دیورتیک) و یا یک داروی مهارکننده ACE تجویز شود.
اگر یک شریان کرونری مسدود شده باشد ممکن است نیاز به عمل جراحی باسپس در مرحله بعد داشته باشد. اگر آزمایشها نشان دهند که ضربان قلب بطور پیوسته دچار نامنظمی شده است ممکن است نیاز به یک ضربانساز(پِیسمِیکر Pacemaker) داشته باشید که در سینه شما کار گذاشته میشود.
بعضی از داروها مثل داروهای بتابلوکر و یا آسپرین به مدت طولانی باید مصرف شوند تا احتمال وقوع یک سکته قلبی دیگر را کاهش دهد.
به شما همچنین توصیه میشود که از یک رژیم غذایی کم چربی استفاده نمایید و داروهای پایین آورنده چربی نیز برایتان تجویز میگردد تا کلسترول خونتان کاهش یابد.
حتی اگر میزان کلسترول خون شما در حد طبیعی هم باشد، این داروها تجویز میشوند زیرا تحقیقات نشان داده است که مصرف آنها دارای منافع زیادی میباشد.
اهمیت زیادی دارد که به توصیههای پزشک در مورد از سر گیری هر چه سریعتر فعالیتهای طبیعی روزمره توجه نمایید.
طبیعی است که این افراد از سلامتی خود احساس نگرانی میکنند و بسیاری از آنها تا حدودی دچار افسردگی میشوند.
لازم است که از ناتوان شدن بر اثر ترسی که از وقوع یک سکته قلبی دیگر ممکن است ایجاد شود جلوگیری نمایید.
بسیاری از بیمارستانها دارای برنامههای بازتوانی بعد از ترخیص بیمار از بیمارستان هستند تا به این وسیله به بیمار کمک نمایند تا دوباره اعتماد به نفس خود را پیدا نمید و یک زندگی طبیعی را دنبال کند.
افراد معمولا پس از 8 تا 12 هفته بعد از سکته قلبی میتوانند به سر کار خود باز گردند.
البته اگر کار دفتری باشد زودتر از این مدت هم میتوان به سر کار برگشت.
در ابتدا لازم است که کمتر از حد معمول (پارت تایم) سر کار حاضر شوید. سعی کنید که از وضعیتهای استرسزا دوری نمایید.
شما میتوانید بعد از چهار هفته که از سکته قلبیتان میگذرد دوباره رانندگی نمایید. همچنین قادر خواهید بود که بعد از چهار هفته که از سکته قلبیتان میگذرد مقاربت جنسی انجام دهید.
عاقبت بیماران پس از وقوع سکته قلبی
اگر قبل از این سکته قلبیتان، سکته قلبی دیگری قبلا نداشتهاید، شما به سرعت درمان شده و هیچگونه عوارض جانبی نخواهید داشت و عاقبت خوبی خواهید داشت.
پس از دو هفته از وقوع یک سکته قلبی احتمال وقوع یک سکته قلبی دیگر به میزان زیادی کاهش مییابد و شانس زیادی نخواهید داشت که حداقل ده سال دیگری زندگی نمایید.
اگر سیگار کشیدن را کنار بگذارید، تمرینات منظم ورزشی انجام دهید و یک رژیم غذایی سالم را پیروی نمایید، عاقبت شما بهتر خواهد بود.
اگر قبل از این سکته قلبی، یک سکته قلبی دیگر هم داشتهاید، عاقبت بیماری شما بستگی به این دارد که چقدر از عضله قلب شما آسیب دیده است و اینکه آیا عوارض جانبی دیگری هم داشتهاید یا خیر، با اینحال، بسیاری از افرادی که تحت عمل جراحی پا آنژیوپلاستی قرار میگیرند به مدت ده سال یا بیشتر به زندگی خود ادامه میدهند.
نارسایی قلبی حاد
نارسایی قلبی اصطلاحی است که وقتی قلب نمیتواند بطور موثری عمل تلمبه کردن خون را انجام دهد گفته میشود.
در نارسایی قلبی حاد، این وضعیت بطور ناگهانی ایجاد شده و اغلب به دنبال یک سکته قلبی شدید ایجاد میگردد.
در اکثر موارد سمت چپ قلب دچار نارسایی حاد قلبی میشود. سمت چپ قلب ، خون حاوی اکسیژن فراوان را مستقیما از ریهها گرفته و آن را به سایر قسمتهای بدن تلمبه میکند. اگر نارسایی حاد قلبی ایجاد شود، خونی که از ریهها باید به قلب برود بخوبی نمیتواند این کار را بکند و مقدار آن در رگهایی که آن را به قلب میرسانند بیشتر میگردد.
سپس فشار برگشتی که در این رگها ایجاد میشود باعث میگردد که در ریهها مایع جمع شود. این تجمع مایعات در ریهها که به آن اصطلاحا خیز یا آدم ریوی (Pulmonary edema) گفته میشود اگر به سرعت درمان نشود تهدید کننده حیات میباشد.
علل ایجاد نارسایی قلبی حاد
نارسایی قلبی حاد ممکن است در افرادی که دچار بلوک قلبی (complete heart block) و یا بیمارانی که دچار نارسایی قلبی مزمن هستند ه در صورتی که قلب تحت فشار قرار داشته باشد رخ میدهد.
برای مثال یک عفونت شدید مثل ذات الریه ممکن است فشار وارد بر قلب را افزایش داده و منجر به نارسایی قلبی حاد شود.
علت شایع دیگر بروز نارسایی قلبی حاد یک سکته قلبی شدید میباشد که باعث صدمه زدن به قسمت بزرگی از عضله قلب شده است. نارسایی قلبی حاد ممکن است همچنین بر اثر بروز یک عفونت حاد در یک دریچه قلب ایجاد شود.
نارسایی قلبی حاد در سمت راست قلب به ندرت دیده میشود و معمولا به علت انسداد شریان ریوی بر اثر وجود یک لخته خون ایجاد میگردد.
علایم نارسایی قلبی حاد
علایم نارسایی قلبی حاد معمولا بطور سریع رخ داده و عبارتند از:
- تنگی نفس شدید.
- خس خس سینه.
- سرفه همراه با خلط کف آلود صورتی رنگ.
- رنگ پریدگی پوست و عرق ریزش.
اگر نارسایی قلبی حاد بر اثر یک سکته قلبی ایجاد شده باشد، ممکن است علایم دیگری مثل درد سینه شدید و طولانی مدت و نیز احساس اضطراب هم دیده شود.
اگر نارسایی قلبی بر اثر یک آمبولی ریوی (Pumonary embolism) ایجاد شود ممکن است سرفه همراه با خون هم دیده شود و درد سینه شدید که با نفس کشیدن (عمل دم) بدتر میگردد هم رخ دهد.
اگر نارسایی قلبی حاد درمان نگردد، میتوان بطور خطرناکی باعث پایین آمدن فشار خون شده که این وضعیت ممکن است مرگبار باشد.
نحوه درمان نارسایی قلبی حاد
نارسایی قلبی حاد یک فوریت و اورژانس پزشکی میباشد و نیاز به درمان سریع در بیمارستان دارد.
بیمار در وضعیت نشسته درمان میشود و ممکن است از طریق یک ماسک به او اکسیژن رسانده شود و داروهای ادرار آور (دیورتیک) از طریق ورید به او تزریق شود تا باعث کاهش مایعات درون ریه او شود.
برای ارزیابی عملکرد قلب و جستجو برای علت ایجاد نارسایی قلبی ممکن است اقدام به گرفتن نوار قلبی و اکوکاردیوگرافی شود. برای تایید وجود مایع در ریهها اقدام به گرفتن یک عکس رادیوگرافی از ریهها میکنند.
هنگامی که علایم شما تحت کنترل قرار گرفته باشند، ممکن است لازم باشد که یک آنژیوگرافی کرونری انجام دهید تا وجود انسداد در شریانهای کرونری که به عضله قلب خونرسانی میکنند مشخص گردد.
درمان طولانی مدت با تمرکز بر علت زمینهای نارسایی قلبی حاد انجام میشود.
وقتی علت ایجاد نارسایی قلبی حاد را نتوان درمان نمود، از داروهای مثل داروهای مهار کننده ACE و داروهای دیگوکسین ممکن است استفاده شود تا از عود این وضعیت جلوگیری شده و بدتر شدن عملکرد قلب، کند گردد.
با اینحال با وجود این درمانها ، این بیماری ممکن است پیشرفت نموده و در نتیجه مرگبار باشد.
نارسایی قلبی مزمن
در نارسایی قلبی مزمن، قلب شما قادر به تلمبه کردن موثر خون به تمام قسمتهای بدن نمیباشد و در نتیجه باعث میشود که به تدریج مایعات در ریهها بافتهای بدن جمع شود.
نارسایی قلبی مزمن یک بیماری شایع پیشرونده میباشد که ممکن است در مراحل اولیه آنقدر خفیف باشد که علایم آن نادیده گرفته شوند.
این بیماری بیشتر در افراد 65 سال دیده میشود. در اکثر کشورهای پیشرفته، میزان وقوع این بیماری افزایش یافته است زیرا طول عمر افرادی که در این کشورها زندگی میکنند بالا رفته است.
گرچه اصطلاح نارسایی قلبی مزمن به نظر میرسد که بیانگر یک بیماری تهدید کننده حیات باشد ، اما این بیماری را اغلب میتوان درمان نمود و افرادی که دچار نارسایی قلبی مزمن خفیف هستند میتوانند چندین سال زندگی کنند. با اینحال این بیماری ممکن است فعالیت بدنی افراد را محدود سازد.
در ابتدای بیماری، یک طرف قلب ممکن است بیشتر گرفته شده باشد که در این موارد، به این بیماری اصطلاحا نارسایی قلبی راست یا چپ گفته میشود.
نارسایی قلبی راست منجر به ورم کردن مچ پا و تجمع مایع در سرتاسر بدن میشود.
نارسایی قلبی چپ باعث میشود که مایع در ریهها جمع شود.
حمع شدن مایع در ریهها که بر اثر نارسایی قلبی چپ ایجاد میشود معمولا سریعا منجر به نارسایی قلبی راست میگردد و ترکیب این دو با هم را اصطلاحا نارسایی احتقانی قلب (Congestive heart failure) مینامند که شایعترین نوع نارسایی قلبی مزمن میباشد.
علل نارسایی قلبی مزمن
هر نوع بیماریای که باعث صدمه زدن به قلب شود میتواند منجر به بروز نارسایی قلبی مزمن گردد. در 80 درصد موارد، نارسایی قلبی مزمن بر اثر بیماری شریان کرونری ایجاد میشود. در بیماری شریان کرونری، خونرسانی به عضله قلب کاهش مییابد.
بالا بودن دایمی فشار خون میتواند منجر به نارسایی قلبی مزمن شود زیرا قلب برای تلمبه کردن خون به رگهایی که طور غیرطبیعی دارای فشار خون بالا هستند مجبور است که سختتر کار کند.
این اختلالات باعث میشوند که ابتدا نارسایی قلبی چپ ایجاد شود.
نارسایی سمت راست قلب یکی از عوارض شایع بیماری ریوی مزمن(به ویژه بیماری ریوی انسدادی مزمن)میباشد.
سایر علل احتمالی نارسایی قلبی مزمن عبارتند از بیماریهای دریچهای قلب و کاردیومیوپاتی دیلاته (dilated).
در موارد نادری ممکن است نارسایی قلبی مزمن بر اثر بیماری کم خونی ، بیماری هیپرپاراتیروئیدی (پُر کاری غده تیروئید) و چاقی بیش از حد ایجاد شود. بعضی از افرادی که دچار مرض قند(دیابت) هستند در خطر ابتلا به این بیماری قرار دارند.
علایم نارسایی قلبی مزمن
علایم نارسایی قلبی مزمن به تدریج ظاهر شده و اغلب مبهم هستند. این علایم ممکن است شامل موارد زیر باشد:
- خستگی
- تنگی نفس که در هنگام فعالیت بدنی و یا در هنگام دراز کشیدن بدتر میشود.
- بی اشتهایی
- تهوع
- ورم کردن پاها و مچ پاها
- گیجی
افراد مبتلا به نارسایی قلبی مزمن و همچنین ممکن است بطور ناگهانی دچار حملات نارسایی قلبی حاد شوند که علایم آن عبارتند از تنگی نفس شدید، خس خس سینه و عرض ریزش .
این حملات معمولا در طی شب رخ میدهند. گاهی اوقات اگر قلب بخاطر بروز یک سکته قلبی یا یک عفونت، تحت فشار بیشتری قرار بگیرد، نارسایی قلبی حاد بروز میکند.
نارسایی قلبی حاد نیاز به درمان فوری در بیمارستان دارد.
نحوه تشخیص نارسایی قلبی مزمن
اگر پزشک به وجود نارسایی قلبی مزمن مشکوک باشد یک نوار قلبی از بیمار خواهد گرفت. همچنین ممکن است یک اکوکاردیوگرافی انجام شود تا تصویر قلب و عملکرد آن ارزیابی شود.
گرفتن یک عکس کاردیوگرافی ممکن است نشانههایی از نارسایی قلب را نشان دهد و مثلا قلب بطور غیرطبیعی بزرگتر دیده شود و یا اینکه تجمع مایعات در بافت ریه دیده شود.
همچنین پزشک ممکن است آزمایشهای دیگری نیز درخواست نماید تا علت زمینهای بروز نارسایی قلب را پیدا کند. برای مثال ممکن است درخواست آنژیوگرافی کرونری نماید تا باریک شدن شریانهای کرونر را بررسی کند و یا اینکه آزمایشهای خون برای بررسی کم خونی و یا کم کم کاری تیروئید درخواست نماید.
نحوه درمان نارسایی قلبی مزمن
اگر شما دچار ناسرایی قلبی مزمن هستنید باید از انجام ورزشهای سخت و شدید و نیز از قرار گرفتن موقعیتهای استرسزا خودداری نمایید.
تمرینات منظم و ملایم ورزشی مثل پیادهروی ممکن است در صورتی که شما دچار نارسایی قلبی مزمن خفیف تا متوسط هستید کمک کننده باشد.
اگر شما سیگاری هستید باید فورا سیگار خود را کنار بگذارید.
اگر اضافه وزن دارید باید تلاش کنید تا وزن خود را کم نمایید زیرا وزن باعث میشود که فشار بیشتری روی کار قلب وارد شود.
شما همچنین باید از خوردن غذاهای پرنمک خودداری نمایید زیرا نمک باعث میشود که مایع در بدن احتباس پیدا کند.
برای درمان نارسایی قلبی مزمن، پزشک احتمالا اقدام به تجویز داروهای ادرار آور و داروهای مهارکننده ACE که باعث گشاد شدن رگهای خونی و کاهش بار قلب میشود خواهد نمود.
بعلاوهف داروهایی که قدرت قلب را افزایش میدهند مثل داروی دیگوکسین و در بعضی موارد، داروهای بتابلوکر ممکن است داده شود.
همچنین داروهایی ممکن است برای پیشگیری از بدتر شدن علت زمینهای نارسایی قلبی تجویز شود.
برای مثال اگر دچار بیماری شریان کرونری هستید، ممکن است به شما توصیه شود که هر روز آسپرین بخورید تا از خطر بروز سکته قلبی کاسته شود.
در بعضی موارد ممکن است درمانهای دارویی موثر واقع نشوند و نیاز به عمل پیوند قلب باشد.
پایین بودن فشار خون
به پایین بودن فشار خون اصطلاحا هیپوتانسیون (hypotension) گفته میشود . فشاری که خون در سیستم گردش خون تلمبه میشود در افراد مکختلف و نیز در ساعات مختلف روز، متفاوت میباشد.
محدوده طبیعی میزان فشار خون، آن مقداری میباشد که تمام اعضا و بافتهای بدن از خون کافی بهرهمند شوند.
فشار خون در پایینترین حد طبیعیاش معمولا باعث بروز علایمی نمیشود. با اینحال اگر فشار خون از حد طبیعیاش پایینتر برود به مغز خون کافی نمیرسد و احساس گیجی به فرد دست داده و یا ممکن است از حال برود.
یک نوع شایع از هیپوتانسیون را اصطلاحا هیپوتانسیون وضعیتی (Postural) مینامند که در این حالت ، بلند شدن درازکش و یا ایستادن بطور ناگهانی باعث گیجی یا از حال رفتن فرد میشود.
علل پایین بودن فشار خون
در بسیاری از افراد، پایین بودن فشار خون به علت بی آبی بدن که به دنبال از دست دادن مقادیر زیاد مایعات یا نمک ایجاد میشود پدید میآید .برای مثال ، عرق ریزش زیاد، خونریزی و یا اسهال شدید همگی میتوانند باعث پایین آمدن فشار خون شوند.
بیماریهایی که باعث کم شدن اثر تلمبه کردن قلب میشوند از علل شایع پایین بودن فشار خون هستند. این بیماریها شامل نارسایی قلب ، سکته قلبی و نامنظم بودن ضربان قلب میباشند.
پایین بودن فشار خون ممکن است بر اثر گشاد شدن غیرطبیعی رگهای خونی که ممکن است در یک عفونت خونی و یا یک واکنش آلرژیک شدید ایجاد گردد دیده شود.
هیپوتانسیون وضعیتی ممکن است بر اثر وجود بیماریهایی که اعصاب عروق خونی را گرفتار میسازد مثل نوروپاتی دیابتی و یا نوروپاتیهای اعصاب محیطی دیده شود.
پایین آمدن فشار خون همچنین ممکن است گاهی اوقات بر اثر عوارض جانبی بعضی از داروها و به ویژه داروهای ضد فشار خون و بعضی از داروهای ضد افسردگی دیده شود.
علایم پایین بودن فشار خون
علایم پایین بودن فشار خون ممکن است تا هنگامی که فشار خون خیلی پایین نیامده است خود را نشان ندهند. این علایم ممکن است شامل موارد زیر باشد:
- خستگی
- ضعف عمومی
- گیج بودن و از حال رفتن
- تاری دید
- تهوع
این علایم معمولا موقتی بوده و وقتی که علت پایین بودن فشار خون درمان میشود ، فشار خون دوباره بالا خواهد رفت. با اینحال، اگر فشار خون آنقدر پایین باشد که نتواند به اندازه کافی به اعضای حیاتی بدن خونرسانی کند، میتواند مرگبار باشد.
نحوه درمان پایین بودن فشار خون
فشار خون در هنگامی که فرد دراز کشیده است و هنگامی که ایستاده است اندازه گیری میشود. ممکن است برای پایین بودن فشار خونِ شما دلیل واضحی وجود داشته باشد. برای مثال ، بدن شما ممکن است دچار بیآبی شده باشد و نیاز به تزریق سروم داشته باشید. اگر پزشک مشکوک شود که یک علت زمینهای مثل بیماری قلبی وجود دارد برای انجام آزمایشهای بیشتر اقداماتی انجام خواهد داد. اگر داروهایی که میخورید باعث پایین آمدن فشار خون شما شده است، احتمالا پزشک مقدار و یا نوع دارو را تغییر خواهد داد.
شوک
شوک (shock) یک وضعیت بالقوه خطرناک تهدید کننده زندگی میباشد که نیاز به درمان فوری دارد . اصطلاح پزشکی شوک بیانگر رنگ پریدگی و سردی پوست و از حال رفتن میباشد که بر اثر پایین آمدن فشار خون به علت صدمه و یا بیماری شدید ایجاد میگردد. اگر شوک درمان نشود، کاهش خونرسانی باعث میگردد که بافتها و اعضای حیاتی بدن از خون اکسیژندار محروم شده و در نهایت مرگبار باشد. این وضعیت هیچ ربطی به آن چیزی که اصطلاحا شوک روانی گفته میشود و در مواقع استرسزا ممکن است پدید بیاید ندارد.
علل ایجاد شوک
شوک ممکن است بر اثر هر بیماری یا وضعیتی پیش آید که سبب میشود قلب قادر به تلمبه کردن موثر خون نباشد و یا اینکه میزان خون برای تلمبه کردن کافی نباشد. اگر قلب به علت سکته قلبی و یا نامنظم بودن غیرطبیعی ضربان قلب صدمه ببیند قادر به انجام عملکرد طبیعی خود نمیباشد.
شوکی که بر اثر ناکافی بودن مقدار جریان خون در سیستم گردش خون پدید میآید ممکن است به علت خونریزی زیاد( مثلا خونریزی از دستگاه گوارش) و یا صدمه دیدن شدید ایجاد شود . همچنین حجم خون در گردش ممکن است بر اثر از دست دادن مایعات به علت سوختگی شدید و یا اسهال شدید بروز نماید.
در بعضی از وضعیتها مثل واکنش شدید آلرژیک و یا عفونت خون ممکن است رگهای خونی در بدن گشاد شده و باعث کاهش شدید فشار خون و شوک شوند.
علایم شوک
شوک ممکن است تا چند ساعت بعد از بروز آسیب و یا بیماری ایجاد نشود اما به محض اینکه فشار خون سقوط میکند، علایم شوک بطور ناگهانی ظاهر میشوند. علایم آن ممکن است شامل موارد زیر باشند:
- حالت گیجی یا اضطراب
- سرد و چسبناک شدن پوست و عرق ریزش
- تند شدن نفس کشیدن
- تند شدن ضربان قلب
- از دست رفتن هوشیاری
علایم علت زمینه ای شوک نیز ممکن است وجود داشته باشند مثلا وجود درد در سینه بخاطر وقوع سکته قلبی. اگر شوک به سرعت درمان نشود، اعضای داخلی بدن ممکن است صدمه دیده و منجر به بروز بیماریهای مختلفی مثل نارسایی کلیه و سندروم دیسترس تنفسی حاد شود.
نحوه درمان شوک
فردی که دچار شوک شده است را باید فورا برای درمان و مراقبتهای ویژه در بخش آی سی یو (ICU)بستری نبود. اولویت درمانی آن است که صرف نظر از علت ایجاد شوک، اقدام به خونرسانی و اکسیژن رسانی مجدد به اعضای حیاتی بدن نماییم. درمان فوری معمولا شامل اکسیژن تراپی و تزریق مایعات خون یا فرآورده های خونی و داروهایی که باعث افزایش فشار خون میشوند . میباشد.
وقتی که علت بروز شوک معلوم شد ، درمانهای خاص را میتوان اجرا نمود.
برای مثال، برای درمان عفونت خون باید آنتی بیوتیک تجویز شود. در صورت وجود خونریزی ممکن است نیاز به انجام عمل جراحی باشد. برای اینکه درمان با موفقیت همراه باشد، خونرسانی به اعضای حیاتی بدن باید قبل از اینکه صدمات جدی برای آنها رخ بدهد صورت پذیرد.
نامنظم بودن ضربان قلب
در هر دقیقه یک قلب سالم در یک فرد بزرگسال در حال استراحت، 60 تا 80 بار ضربان میکند. هم تعداد ضربانها و هم ریتم آنها ممکن است مختل شده و باعث نامنظم شدن ضربان قلب شوند. به نامنظم شدن ضربان قلب در اصطلاح پزشکی آریتمی (Arrhythmias) گفته میشود که هم میتواند به علت اشکال در بطنها و هم در دهلیزهای قلب ایجاد شود. دو نوع آریتمی وجود دارد:
1) تاکی کاردی (Tachycardias) : تعداد ضربانهای قلب خیلی زیاد میشود.
2) برادی کاردی (Bradycardias): تعداد ضربانهای قلب خیلی کم میشود.
تاکی کاردی ممکن است بر اثر اختلال در دهلیزها و یا بطنها ایجاد شود و میتواند بصورت منظم و یا غیرمنظم باشد. هنگامی که تاکی کاردی در بطنها ایجاد میشود، میتواند بدتر شده و به فیبریلاسیون بطنی (Ventricular Fibrillation) منجر شود که یک آریتمی خطرناک بوده و ممکن است باعث ایست قلبی شود. برادی کاردیها شامل سندروم سینوس بیمار (Sick sinus syndrome) و بلوک قلبی کامل (Complete heart Block) میباشد. اکثر آریتمیها بر اثر بیماریهای قلبی و مشکلات عروق خونی آن ایجاد میشوند.
بیشتر و یا کمتر بودن تعداد ضربانهای قلب همیشه هم نباید باعث نگرانی شود. بالا رفتن تعداد ضربانهای قلب در هنگام ورزش کردن و در زمان حاملگی، طبیعی میباشد.
آریتمیها ممکن است باعث شوند که عمل تلمبه قلب بطور موثری انجام نشود و باعث گردد که خون کمتری به مغز برسد. گرچه آریتمیها ممکن است باعث علایم هشدار دهندهای شوند. اما انواع مختلف ان میتواند دارا ی شدتهای متفاوتی باشند.
علل بروز آریتمیها
اکثر آریتمیها بر اثر بیماریهای قلبی ایجاد میشوند. شایعترین علت زمینهای آریتمیها، بیماری شریان کرونری میباشد که باعث کاهش خونرسانی به عضله قلب و سیستم الکتریکی که تعداد ضربانهای قلب را کنترل میکند میگردد.
علل کمتر شایع ایجاد آریتمیها عبارتند از : انواع مختلف بیماریهای دریچهای قلب و التهاب عضله و قلب(میوکاردیت) . بعضی از انواع آریتمیها که از همان بدو تولد وجود دارند بخاطر بودن یک نقص مادرزادی در قلب مثل وجود مسیر الکتریکی غیرطبیعی بین دهلیزها و بطنها ایجاد میشوند. با اینحال علایم این آریتمیها در سنین بالاتر خود را نشان میدهند.
بعضی از آریتمیها در افرادی دیده میشوند که قلب آنها از سایر جهات سالم میباشد. علل ایجاد چنین وضعیتی در آنها عبارتند از عدم تعادل هورمونی ( مثل پرکاری تیروئید) و یا اختلال در مواد شیمیایی موجود در خون مثل افزایش پتاسیم خون.
بعضی از داروها مثل داروهای گشادکننده برونشها و داروی قلبی دیگوکسین ممکن است باعث بروز آریتمی شوند .
همچنین کافئین موجود در قهوه و استعمال دخانیات میتوانند باعث آریتمی شوند اما گاهی اوقات هیچ علتی را نمیتوان برای بروز آریتمی پیدا نمود.
علایم آریتمیها
علایم آریتمیها همیشه هم بروز نمیکنند اما اگر این علایم ایجاد شوند، شروع آنها معمولا ناگهانی میباشد . این علایم ممکن است شامل موارد زیر باشند:
- طپش قلب(آگاه شدن فرد از اینکه ضربانهای قلبش نامنظم هستند)
- گیجی که گاهی اوقات به از دست دادن هوشیاری منجر میشود
- تنگی نفس
- درد در سینه یا گردن
- عوارض آریتمیها عبارتند از : سکته مغزی، نارسایی قلبی حاد و نارسایی قلبی مزمن
نحوه درمان آریتمیها
پزشک ممکن است از علایمی که شما اظهار میدارید و با کنترل نبض شما، مشکوک به وجود آریتمی شود. او ممکن است برایتان درخواست گرفتن نوار قلبی نماید تا فعالیت الکتریکی قلب را بررسی کند.
در بعضی موارد، داروهای ضد آریتمی میتوانند برای درمان آریتمیها استفاده شوند. در سایر موارد از شوکهای الکتریکی ممکن است برای بازگرداندن ضربانهای قلب به وضع طبیعی استفاده نمود.
اگر تعداد ضربانهای قلب خیلی آهسته و کند شوند، ممکن است از یک ضربانساز مصنوعی(پِیس مِیکر Pacemaker) که در قفسه سینه کار گذاشته میشود برای تحریک قلب و بازگرداندن ضربانهای طبیعی آن استفاده نمود.
عاقبت آریتمیها بستگی به نوع آنها دارند. تاکی کاردی فوق بطنی معمولا مشکل جدی نمیباشد و در طول عمر بیماران اختلالی ایجاد نمیکند ، در حالی که فیبریلاسیون بطنی یک آریتمی بالقوه مرگبار میباشد و نیاز به درمان فوری و اورژانسی دارد.
ایست قلبی
در ایست قلبی (Cardiac arrest) تلمبه کردن قلب متوقف میشود. در نتیجه ، مغز و سایر اعضای بدن دیگر به خون اکسیژندار دسترسی پیدا نمیکنند و نمیتوانند به کار خود ادامه دهند. در عرض سه دقیقه بعد از ایست قلبی، مغز دچار صدماتی میشود. اگر بعد از پنج دقیقه با انجام اقدامات اورژانسی قلب دوباره عمل تلمبه زدن خود را از سر نگیرد و یا اگر جریان خون با انجام ماساژ قلبی برقرار نگردد به احتمال زیاد مرگ رخ خواهد داد.
علل ایست قلبی
ایست قلبی معمولا به علت یکی از دو نوع مشکل الکتریکی در قلب پدید میآید:
(1) فیبریلاسیون بطنی و (2) آسیستول (Asystole). در حین فیبریلاسیون بطنی ، بطنهای قلب (یعنی حفرههای پایینی قلب) بطور غیر هماهنگی سریعا منقبض شده و جلوی تلمبه کردن موثر قلب را میگیرد. فیبریلاسیون بطنی ممکن است بطور ناگهانی در افرادی که دچار بیماری شریان کرونری هستند رخ دهد.
همچنین فیبریلاسیون بطنی یک عارضه شایع پس از سکتههای قلبی میباشد که معمولا مدت کوتاهی پس از سکته رخ میدهد.
فیبریلاسیون بطنی همچنین ممکن است در حوادثی مثل برق گرفتگی، غرق شدن در آب و در بیماری کاردیومیوپاتی دیلاته (dilated) که عضله قلب نمیتواند بطور موثر عمل تلمبه زدن را انجام دهد ایجاد شود.
آسیستول یک مشکل الکتریکی قلب میباشد که باعث میگردد نارسایی کلی در انقباض عضله قلب ایجاد شود و منجر به ایست قلبی میگردد. آسیستول ممکن است بر اثر خفگی و یا بیماریها یا صدماتی که باعث خونریزی فراوان میشوند ایجاد گردد.
علایم ایست قلبی:
در عرض چند ثانیه که ایست قلبی ایجاد شد، علایم زیر معمولا بروز میکنند.
- از حال رفتن
- از دست دادن هوشیاری
- کبود شدن لبها، انگشتان دستها و پاها
فردی که دچار این مشکل شده است نبض نداشته و تنفس او نیز متوقف میشود.
اگر شما نزد کسی هستید که دچار ایست قلبی شده است فورا تقاضای کمک پزشکی نمایید.
اگر تنها با بیمار هستید، فریاد بزنید و کمک بخواهید. در همین حین شما باید اقدام به احیا قلبی CPR نمایید تا جریان مغز برقرار باقی بماند.
در زمانی که عملیات احیا قلبی ریوی را انجام میدهید، مامورین اورژانس ممکن است اقدام به گرفتن نوار قلبی نمایند تا بفهمند که آیا ایست قلبی به علت فیبریلاسیون بطنی بوده است و یا آسیستول علت آن میباشد.
سپس آنها اقدامات درمانی لازم را انجام میدهند. فیبریلاسیون بطنی را میتوان با وسیلهای به نام دِفیبریلاتور الکتریکی (Electric defibrillator) بطور موثری درمان نمود که یک شوک الکتریکی به قلب وارد میکند تا تعداد و ریتم ضربانهای قلب به وضع طبیعی باز گردد. آسیستول را گاهی اوقات ممکن است با تزریق آمپول آدرنالین به یک ورید بزرگ و یا مستقیما به قلب بطور موفقیت آمیزی درمان نمود تا قلب شروع به ضربان دوباره نماید.
بعد از عملیات احیا قلبی ریوی، بیمار باید در یک بخش آی سی یو (ICU) بستری شود تا مشخص گردد که آیا دچار سکته قلبی شده است یا خیر. بیماری که علت ایست قلبیاش سکته قلبی نمیباشد اما دچار فیبریلاسیون بطنی است را ممکن است با داروهای ضد آریتمی به مدت طولانی و یا کاشت یک دفیبریلاتور در قفسه سینه او درمان نمود.
بیماریهای دریچهای قلب
چهار دریچه در قلب وجود دارند که باعث میشوند که جریان خون در یک جهت حرکت نماید. اگر یک دریچه قلب آسیب ببیند، جریان خون در آن ممکن است محدود شده و یا اینکه مقداری خون در جهت مخالف نشت کند زیرا دریچه بطور کامل نمیتواند بسته شود. در نتیجه ، قلب باید سختتر کار کند تا بتواند خون را به همه جای بدن تلمبه کند. بیماریهای دریچهای قلب اغلب باعث بروز علایمی نمیشوند. اما گاهی اوقات باعث خستگی و تنگی نفس در هنگام فعالیت بدنی میشوند.
از آنجایی که کارایی قلب مختل شده است، یک بیماری شدید دریچهای قلب ممکن است باعث نارسایی قلبی مزمن و یا یک آریتمی شود که ضربانهای قلب نا منظم شوند. دریچههای آسیب دیده قلب بیشتر مستعد ابتلا به عفونت هستند.
بعضی از بیماریهای دریچهای قلب از همان بدو تولد وجود دارند. دریچههای قلبی همچنین ممکن است در سنین بالاتر به علت تغییراتی که بر اثر بالا رفتن سن ، عفونت غشا پوشاننده قلب و یا سکتههای قلبی ایجاد میشود ،آسیب ببینند.
تب روماتیسمی زمانی یکی از علل عمده بروز صدمه به دریچههای قلبی بود اما امروزه چنین وضعیتی در کشورهای پیشرفته به ندرت دیده میشود.
انواع بیماریهای دریچهای قلب لتهایی که در داخل دریچههای قلب وجود دارند ممکن است بطور کامل باز نشده و باعث تنگ شدن دریچه شود ( مثل تنگی میترال و تنگی آئورت) . همچنین ممکن است دریچه بطور محکم بسته نشود و اجازه دهد که خون برگشت نماید ( مثل نارسایی میترال و نارسایی آئورت) .
در بعضی موارد در یک دریچه هم تنگی و هم نارسایی وجود دارد. پرولاپس دریچه میترال یک علت شایع نارسایی میباشد که معمولا ضرری نداشته و مشکلی ایجاد نمیکند.
نحوه درمان بیماریهای دریچهای قلب
بیماریهای دریچهای قلب ممکن است در هنگام یک معاینه معمولی و یا بعد از بروز علایم آن کشف شوند . پزشک صداهای قلب را که بر اثر جریان خون در دریچههای غیرطبیعی ایجاد میشوند و به آنها اضطلاحا سوفلهای قلبی گفته میشود را گوش میدهد . یک نوار قلبی هم ممکن است گرفته شود تا فعالیت الکتریکی قلب بررسی شود.
همچنین عکس رادیوگرافی از سینه نیز ممکن است گرفته شود. از اکوکاردیوگرافی ممکن است برای بررسی ساختمان قلب و جریان خون آن استفاده شود.
اگر لازم به درمان وضعیت باشد، ممکن است داروهایی برای تقویت ضربان قلب و یا تسکین علایم موجود تجویز شود. در بیماریهای شدید دریچهای قلب، ممکن است نیاز به عمل جراحی برای ترمیم و یا تعویض دریچه باشد.
پزشکتان ممکن است توصیه نماید که قبل از رفتن به دندانپزشک برای معالجه دندانهایتان، از آنتیبیوتیک استفاده نمایید زیرا ممکن است عفونت آن باعث صدمه دیدن دریچههای قلبیتان شود.
نارسایی آئورت
دریچه آئورت باعث جدا شدن بطن قلب از شریان آئورت میشود. شریان آئورت بزرگترین و اصلیترین شریانی است که قلب خارج میشود.دریچه آئورت بطور طبیعی باعث میشود که خون از آئورت به قلب برنگردد.
در بیماری نارسایی آئورت ، لتهای دریچه محکم بسته نمیشوند و باعث میگردند که خون از آئورت به قلب نشت کند.
در نتیجه قلب مجبور است که سختتر و تندتر تلمبه بزند تا جریان خون به اندازه کافی در سرتاسر بدن جریان داشته باشد اما ممکن است این وضعیت در نهایت باعث شود که نارسایی قلبی مزمن ظاهر شود.
علل بروز نارسایی آئورت
از هر 50 پسر یک نفر و از هر 100 دختر یک نفر در هنگام تولد بجای اینکه دریچه آئورتشان بطور طبیعی دارای سه لت باشد، فقط دارای 2 لت هستند. یکی از علل این وضعیت ، بیماری نادر ژنتیکی به نام سندروم مارفان (Marfan’s Syndrome) میباشد.
یک علت احتمالی صدمه دیدن به دریچه آئورت در سننی بالاتر، بروز عفونت در آن میباشد. لتهای دریچه آئورت همچنین ممکن است بر اثر یک التهاب نادر مفصلها به نام بیماری اِسپوندیلیت آنکیلوزان (Ankylosing spondylitis) دچار نشتی شوند. سایر علل نارسای آئورت عبارتند از بیماری تب روماتیسمی و بیماری سیفیفلیس، اما این بیماریها امروزه در کشورهای پیشرفته به ندرت دیده میشوند زیرا از آنتیبیوتیکها بطور موثر و گستردهای استفاده میشود.
علایم نارسایی آئورت
اگر نارسایی آئورت خفیف باشد ممکن است به مدت چندین سال علایمی ایجاد نکند. اگر علایم آن ظاهر شوند ممکن است شامل موارد زیر باشد:
- خستگی
- تنگی نفس در هنگام فعالیت بدنی
- طپش قلب(آگاهی از اینکه ضربان قلب بطور شدیدی میزند)
در نارسایی شدید آئورت در نهایت ممکن است نارسایی قلبی بوجود آید و منجر به بروز علایمی مثل تنگی نفس دایمی و ورم کردن مچ پاها شود.
نحوه درمان نارسایی آئورت
اگر نارسایی آئورت باعث بروز هیچ علامتی نشود، معمولا بطور اتفاقی در یک معاینه معمولی این وضعیت کشف میگردد. سپس پزشک ممکن است تقاضای گرفتن نوار قلبی نماید تا فعالیت الکتریکی قلب را ارزیابی کند. بعلاوه، ممکن است اکوکاردیوگرافی نیز انجام شود تا حرکت دریچههای قلب بررسی شوند.
یک عکس رادیوگرافی از سینه ممکن است گرفته شود تا مشخص شود که آیا به علت نارسایی فلبی، قلب بزرگ شده است یا خیر.
اگر نارسایی آئورت خفیف باشد، اغلب هیچ درمانی نیاز نمیباشد، با اینحال اگر شما دارای علایم هستید و یا اگر نارسایی قلبی مزمن ایجاد شده است، ممکن است نیاز به درمان با داروهایی مثل داروهای مهار کننده ACE که باعث کاهش کار قلب میشوند داشته باشید.
اگر درمان دارویی نتواند علایم شما را تسکین بدهد،ممکن است نیاز به انجام عمل جراحی برای ترمیم و یا تعویض دریچه با یک دریچه انسانی و یا یک دریچه مصنوعی داشته باشید. اگر عمل جراحی قبل از اینکه نارسایی قلبی ایجاد شود انجام پذیرد احتمال زیادی دارد که موفقیتآمیزتر باشد.
یک دریچه غیر طبیعی و یا یک دریچه تعویض شده آئورت احتمال بیشتری نسبت به یک دریچه آئورت سالم برای ابتلا به عفونت دارد. بنابراین قبل از اقدام برای رفتن به دندانپزشکی برای معالجه دندانهایتان، باید از آنتی بیوتیک استفاده نمایید تا در صورتی که میکروبهایی وارد جریان خون شد، از بین رفته و نتواند خود را به دریچه آئورت برساند و آن را عفونی نماید.
هنگامی که با عمل جراحی، دریچه آئورت ترمیم یا تعویض شد ، عاقبت این بماران خوب خواهد بود و طول عمر آنها طبیعی خواهد بود.
تنگی آئورت (AS)
دریچه آئورت باعث جدایی بطن قلب از شریان آئورت میشود. هنگامی که این دریچه باز میشود، خون اجازه پیدا میکند که از قلب وارد آئورت شود.
در تنگی آئورت (Aortic Stenosis) که به آن اصطلاحا اِیاِس AS گفته میشود، دهانه دریچه تنگ میگردد و خونی که از آن عبور میکند کاهش مییابد. در نتیجه قلب مجبور است که سختتر تلمبه بزند تا جبران این تنگی را بنماید. تنگی آئورت شایعترین بیماری دریچهای قلب در بریتانیا میباشد که نیاز به تعویض دریچه دارد.
علل بروز تنگی آئورت
تنگی آئورت در جوانان کشورهای پیشرفته معمولا به علت یک ناهنجاری قلبی میباشد که از هنگام تولد وجود دارد.
در افراد مسن و سالخورده، تنگی آئورت اغلب بر اثر رسوب کلسیم بر روی دریچه در طی چندین سال بوجود میآید. تب روماتیسمی قبلا یکی از علل شایع بروز تنگی آئورت بود. با اینحال امروزه تب روماتیسمی در کشورهای پیشرفته بخاطر وجود آنتی بیوتیکهای موثر به ندرت دیده میشود.
علایم تنگی آئورت
در موارد خفیف تنگی آئورت اغلب هیچ علایمی دیده نمیشود. در بعضی از موارد تنگی آئورت خفیف ، خستگی ممکن است تنها علامت آن باشد. سایر علایمی که ممکن است در موارد شدید دیده شوند عبارتند از:
- سرگیجه و از حال رفتن.
- درد سینه در هنگام فعالیت بدنی.
اگر دهانه دریچه آئورت خیلی تنگ باشد، جریان خونی که به شریانهای کرونری میرود تا عضله قلب را خونرسانی کند کاهش مییابد. این وضعیت در نهایت منجر به تنگی نفس به علت نارسایی قلبی مزمن میشود. همچنین ممکن است ضربانهای قلب نامنظم شود و احتمال عفونت دریچهها نیز زیاد میباشد.
نحوه تشخیص تنگی آئورت
تنگی آئورت خفیف اغلب در حین یک معاینه معمولی کشف میشود. اگر پزشک شما مشکوک به وجود تنگی آئدورت در شما میباشد ممکن است اکوکاردیوگرافی نموده ودریچههای آئورت را بررسی نماید.
همچنین ممکن است یک عکس رادیوگرافی از سینه گرفته شود زیرا رسوب کلسیم را میتوان در دریچه تنگ شده مشاهده نمود. شدت تنگی دریچه را میتوان با استفاده از روشی به نام کاتتریزاسیون قلبی (Cardiac Catheterization) مشخص نمود.
در این روش ف یک کاتتر از طریق یک شریان در بازو یا کشاله ران وارد بدن شده و به سمت قلب فرستاده میشود. سپس یک وسیله کوچک که به کاتتر متصل است فشار هر دو طرف دریچه را اندازهگیری میکند.
نحوه درمان تنگی آئورت
تنگی خفیف آئورت را اغلب با داروهایی مثل داروهای ادرار آور (دیورتیک) درمان میکنند، چون این داروها با کم کردن آب اضافی موجود در ریهها باعث تسکین تنگی نفس میشوند. در موارد شدید تنگی آئورت ممکن است اقدام به انجام بالون والوولوپلاستی (Balloon Valvuloplasty) شود. در این روش یک بادکنک به داخل دریچه فرستاده میشود و سپس باد میگردد تا آن را گشاد نماید.
با اینحال اغلب در نهایت لازم است که اقدام به عمل جراحی تعویض دریچه شود. شما ممکن است لازم باشد که قبل از انجام معالجات دندانپزشکی، از آنتی بیوتیک استفاده نمایید تا میکروبهایی که ممکن است از این طریق وارد جریان خون شوند دریچه معیوب را عفونی نکنند.
نارسایی میترال
دریچه میترال بین حفره بالایی چپ قلب یعنی دهلیز چپ و حفره پایینی چپ قلب یعنی بطن چپ قرار دارد. در نارسایی دریچه میترال، دریجه نمیتواند بخوبی بسته شود و در نتیجه خون دوباره به دهلیز نشت میکند.
این وضعیت باعث میشود که فشار در رگهای خونی که به دهلیز چپ متصل هستند بالا برود.
سمت چپ قلب مجبور است که سختتر تلمب بزند تا خون را به سرتاسر بدن برساند و در نهایت هم نارسایی قلبی مزمن پدید میآید. نارسایی میترال میتواند همراه با تنگی میترال هم ایجاد شود.
علل بروز نارسایی میترال
در موارد نادری نارسایی میترال از همان بدو تولد وجود دارد که گاهی اوقات بر اثر بیماری ژنتیکی سندروم مافان (Marfan’s Syndrome) ایجاد میشود.
هر بیماریای که به دریچه میترال صدمه بزند میتواند باعث نارسایی میترال هم بشود. قبلا بیماری تب روماتیسمی علت عمده پیدایش نارسایی میترال بود اما امروزه به لطف تجویز آنتی بیوتیکهای مناسب ، این بیماری به ندرت در کشورهای پیشرفته دیده میشود.
یک علت شایعتر در بروز نارسایی میترال، عفونت دریچه ( آندوکاردیت عفونی) میباشد.
در بیماری کاردیومیوپاتی هیپرتروفیک که دیواره بطن چپ ضخیم میگردد ممکن است دریچه هم تغییر شکل داده و باعث بروز نارسایی میترال شود.
این وضعیت همچنین میتواند به دنبال یک سکته قلبی در صورتی که عضله قلبی که به دریچه متصل شده است گرفتار شود ایجاد گردد. در بعضی موارد نارسایی میترال همراه با پرولاپس دریچه میترال ایجاد میشود.
علایم نارسایی میترال
علایم نارسایی میترال معمولا به تدریج و در عرض چند ماه یا چند سال ایجاد میشوند اما اگر علت ایجاد آن سکته قلبی و یا عفونت دریچهای باشد ممکن است بطور ناگهانی ایجاد شود. علایم نارسایی میترال عبارتند از:
- خستگی بدون علت.
- تنگی نفس در حین انجام فعالیت بدنی.
- طپش قلب ( آگاهی از نامنظم و یا غیرطبیعی بودن ضربانهای قلب)
در نهایت ممکن است علایم نارسایی قلبی مزمن مثل تنگی نفس هم در هنگام فعالیت و هم در هنگام استراحت به علت جمع شدن مایع در ریهها ایجاد شود. تجمع مایع در بافتهای بدن منجر به ورم کردن مچ پاها هم میشود.
عوارض نارسایی میترال
برگشت خون به دهلیز چپ ممکن است باعث گشاد شدن آن و در نتیجه بروز ضربانهای قلب نامنظم شود. اگر دهلیز آنقدر گشاد و بزرگ شود که در هر بار ضربان قلب نتواند بطور کامل خالی شود، ممکن است یک لخته خون تشکیل شود. اگر یک لخته خون وارد شریانی که به مغز خونرسانی میکند وارد شده و در آن گیر کند ممکن است باعث بروز سکته مغزی شود.
عارضه بالقوه دیگر نارسایی میترال، عفونت دریچه میترال بعد از انجام معالجات دندان در دندانپزشکی و یا جراحی در دستگاه گوارش یا دستگاه ادراری میباشد.
نحوه درمان نارسایی میترال
اگر پزشک صداهای ویژهای که اصطلاحا به آن سوفل قلبی میگویند از قلب شما بشنود ممکن است به نارسایی میترال مشکوک شود. آزمایشهایی برای ارزیابی عملکرد قلب و ریهها ممکن است درخواست شود (مثل گرفتن نوار قلبی برای بررسی فعالیت الکتریکی قلب و گرفتن یک عکس رادیوگرافی از سینه) .
با استفاده از اکوکاردیوگرافی میتوان داخل قلب را نیز مشاهده نمود و تشخیص نارسایی میترال را تایید نمود.
با این روش میتوان حرکت دریچه میترال را بررسی کرد. اگر نارسایی قلبی بروز نماید، داروهایی مثل داروهای ادرارآور(دیورتیک) ممکن است برای تسکین علایم تجویز شود.
اگر دهلیز چپ بزرگ شود ممکن است داروهایی برای جلوگیری از لخته شدن خون تجویز گردد تا احتمال ایجاد لخته خون در دهلیز کاهش یابد.
اگر نارسایی میترال شدید باشد ممکن است نیاز به انجام عمل جراحی برای ترمیم یا تعویض دریچه قلبی باشد. اگر دارای یک دریچه صدمه دیده و یا یک دریچه مصنوعی هستید قبل از انجام کارهای دندانپزشکی لازم است که آنتیبیوتیک مصرف نمایید تا از عفونی شدن دریچه جلوگیری شود.
تنگی میترال (MS)
دریچه میترال بین حفره بالای قلب یعنی دهلیز و حفره پایینی قلب یعنی بطن در سمت چپ قلب قرار گرفته است.
در تنگی میترال، دهانه دریچه میترال تنگ میگردد و باعث محدو شدن جریان خون از دهلیز میگردد. قلب سختتر کار میکند تا خون را از طریق این دریچه تنگ شده به تمام قسمتهای بدن برساند و در نهایت هم ممکن است نارسایی قلبی مزمن پدید بیاید. تنگی میترال در خانمها شایعتر بوده و گاهی اوقات همراه با نارسایی میترال بروز میکند.
علل بروز تنگی میترال
تنگی میترال تقریبا همیشه بر اثر صدمهای که به دریچه میترال بخاطر تب روماتیسمی وارد شده است. بیماری تب روماتیسمی امروزه در کشورهای پیشرفته به ندرت دیده میشود و به همین دلیل است که این بیماری را میتوان بیشتر در افراد میانسال یا سالخورده این کشورها پیدا نمود. در موارد نادری ممکن است تنگی میترال بطور مادرزادی از بدو تولد وجود داشته باشد.
علایم تنگی میترال
علایم معمولا به تدریج در سن بزرگسالی ایجاد شده و عبارتند از:
- خستگی بدون علت
- تنگی نفس که ابتدا در حین فعالیت بدنی ایجاد میشود اما بعدها در هنگام استراحت نیز بروز میکند.
- طپش قلب ( آگاهی از اینکه ضربان قلب سریع ، غیر طبیعی و نامنظم میزند).
همچنان که با گذشت زمان، تنگی میترال بدتر میشود، علایم نارسایی قلبی نیز ممکن است بروز نماید که عبارتند از ورم کردن بافتهای بدن که قابل توجهترین آنها ورم پاها میباشد.
عوارض تنگی میترال
در تنگی میترال گاهی اوقات دهلیز ضربانهای سریع و غیرمنظمی ایجاد میکند. همچنین لختههای خون ممکن است بر روی دیواره دهلیز چپ تشکیل شوند زیرا دهلیز بطور کامل از خون تخلیه نمیشود.
اگر قطعاتی از این لخته خون از دیواره دهلیز جدا شوند ممکن است باعث انسداد یک شریان در جایی از بدن شوند. اگر یکی از شریانهایی که به مغز خونرسانی میکند بر اثر این لختهها مسدود شود ممکن است سکته مغزی رخ دهد.
نحوه تشخیص تنگی میترال
پزشک شما را معاینه نموده و احتمالا نوار قلبی از شما گرفته میشود تا فعالیت الکتریکی قلب ارزیابی شود. همچنین ممکن است اکوکاردیوگرافی انجام شود تا داخل قلب مشاهده شود و نحوه حرکت دریچههای قلب بررسی گردند.
یک عکس رادیوگرافی از قفسه سینه نیز ممکن است گرفته شود. شدت تنگی را میتوان با روش کاتتریزاسیون قلبی اندازهگیری نمود.
در این روش، یک لوله از طریق رگهای خونی به قلب فرستاده میشود تا فشار هر دو طرف دریچه میترال اندازهگیری شود.
نحوه درمان تنگی میترال
در اکثر موارد تنگی میترال ، از درمان دارویی برای تسکین علایم استفاده میشود. برای مثال داروهای ادرارآور (دیورتیک) برای کم کردن آب اضافی در ریهها و سایر بافتهای بدن تجویز میشوند تا تنگی نفس برطرف شود.
داروهای ضد آریتمی برای اصلاح ریتم غیر طبیعی قلب تجویز میگردد. از داروهای ضد انعقاد خون اغلب استفاده میشود تا خطر تشکیل لختههای خونی در قلب کاهش یابد.
اگر درمان دارویی موثر واثع نشد ممکن است از روش بالون والوولوپلاستی (Valvuloplasty Balloon) استفاده شود. در این روش یک بادکنک کوچک به داخل دریچه تنگ شده فرستاده میشود و سپس با باد کردن بادکنک، دریچه نیز گشاد میشود . راه دیگری آن است که با انجام عمل جراحی ، دریچه را ترمیم و یا تعویض نماییم.
دریچههای معیوب و یا دریچههای مصنوعی مستعد ابتلا به عفونت هستند. به همین خاطر باید قبل از هر گونه اقدامات دندانپزشکی ، برای پیشگیری از انتقال عفونت از دندان به جریان خون ، از آنتی بیوتیک استفاده نمود.
تنگی میترال ممکن است بعد از گشاد کردن توسط بالون دوباره در عرض یک سال تنگ شود. با اینحال در صورت انجام عمل جراحی تعویض دریچه ممکن است به مدت 10 سال یا بیشتر مشکلی پیش نیاید.
پرولاپس دریچه میترال
دریچه میترال بین حفره بالایی قلب یعنی دهلیز و حفره پایینی قلب یعنی بطن در سمت چپ قلب قرار دارد. این دریچه بطور طبیعی در هنگام انقباض قلب برای تلمبه کردن خون به سرتاسر بدن بطورمحکمی بسته میشود.
در وضعیتی که به آن اصطلاحا پرولاپس دریچه میترال (Mitral Valve Prolapse) گفته میشود.
دریچه میترال کمی تغییر شکل یافته و به سمت عقب یعنی به سمت دهلیز برآمدگی پیدا میکند. این پرولاپس ممکن است باعث شود که مقدار کمی خون به عقب دهلیز نشت نماید. پرولاپس دریچه میترال در افراد شایع میباشد و از هر 20 نفر نفر یک نفر دچار این وضعیت است.
این وضعیت بیشتر در خانمهای جوان یا میانسال شایع میباشد اما اغلب علت ایجاد آن ناشناخته است. در بعضی موارد پرولاپس دریچه میترال همراه با یک بیماری ژنتیکی به نام سندروم مارفان (Marfan’s Syndrome) میباشد.
علائم پرولاپس میترال
پرولاپس دریچه میترال معمولا باعث بروز علایمی نمیشود و اکثر افراد از اینکه دچار این وضعیت هستند اطلاعی ندارند. اگر علایم آن وجود داشته باشند معمولا بطور متناوب و گاه گاهی ایجاد میشوند و شامل موارد زیر هستند:
- گیجی
- از حال رفتن
- درد تیر کشنده در سمت چپ سینه
- طپش قلب ( آگاهی از اینکه قلب بطور نامنظم و سریع ضربان میکند)
همچنین احتمال بیشتری وجود دارد که این دریچه بخاطر ابتلا به عفونت، صدمه بیشتری ببیند ، بویژه بعد از درمانهایی که برای دندان در دندانپزشکی انجام میشود.
نحوه تشخیص پرولاپس دریچه میترال
پزشک هنگامی که قلب را با گوشی پزشکی معاینه میکند با شنیدن صدای کلیک مخصوص این وضعیت ، به پرولاپس دریچه میترال مشکوک میشود. او ممکن است از شما نوار قلبی بگیرد تا فعالیت الکتریکی قلب را بررسی نماید. معمولا تشخیص پرولاپس دریچه میترال با انجام اکوکاردیوگرافی تایید میگردد. در اکوکاردیوگرافی حرکت دریچهها دیده میشوند.
نحوه درمان پرولاپس دریچه میترال
اکثر افراد مبتلا به پرولاپس دریچه میترال نیازی به درمان ندارند. اگر علایمی مثل ضربان قلب نامنظم وجود داشته باشد، ممکن است داروی ضد آریتمی تجویز گردد. همچنین باید قبل از رفتن به دندانپزشکی برای معالجه دندان، از آنتی بیوتیک استفاده شود تا در صورت ورود میکروب به جریان خون ، پیشگیریهای لازم انجام شود.
پرولاپس دریچه میترال معمولا هیچ اثری در طول عمر فرد ندارد اما در موارد نادری ، نارسایی میترال ایجاد میشود و منجر به بروز نارسایی قلبی مزمن میگردد. در آن موقع ممکن است نیاز به عمل جراحی تعویض دریچه داشته باشد.
التهاب عضله قلب
به التهاب عضله قلب اصطلاحا میوکاردیت (myocarditis) گفته میشود که معمولا بر اثر یک عفونت ایجاد میگردد. از آنجایی که هیچ علایم آشکاری برای این وضعیت وجود ندارد و معمولا این بیماری در افراد تشخیص داده نمیشود.
با اینحال در موارد شدید التهاب عضله قلب ممکن است درد سینه و در نهایت بزرگ شدن قلب و نارسایی قلبی مزمن ظاهر شود.
شایعترین علت بروز این بیماری، یک عفونت ویروسی میباشد و معمولا هم ویروس کوکساکی (Coxsackie)مسئول این وضعیت است. همچنین میوکاردیت ممکن است بر اثر تب روماتیسمی هم ایجاد شود. بعضی از بیماریهای خود ایمنی (اتوایمیون) مثل بیماری لوپوس نیز میتوانند باعث میوکاردیت شوند.
علایم میوکاردیت
میوکاردیت اغلب هیچ علامتی ندارد. با اینحال اگر علایم آن ایجاد شوند معمولا در عرض چند ساعت یا چند روز ظاهر میشوند و ممکن است شامل موارد زیر باشند:
- تب
- خستگی
- درد سینه
- طپش قلب
در نهایت هم بخاطر بروز نارسایی قلبی ممکن است تنگی نفس و ورم کردن مچ پاها هم ایجاد شود. به ندرت ممکن است میوکاردیت باعث مرگ ناگهانی در هنگام فعالیت شدید بدنی شود.
نحوه درمان میوکاردیت
اگر پزشک مشکوک به وجود میوکاردیت شود، احتمالا یک نوار قلبی خواهد گرفت تا فعالیت الکتریکی قلب را بررسی نماید و یک عکس رادیوگرافی از سینه درخواست خواهد کرد تا ببیند که آیا اندازه قلب بزرگ شده است یا خیر.
همچنین اکوکاردیوگرافی نیز ممکن است انجام شود تا تصویری از داخل قلب بدست آید. آزمایش خون برای فهمیدن اینکه آیا عفونتی در خون وجود دارد و نیز برای کشف وجود آنزیمهایی که در هنگام صدمات قلبی به داخل خون آزاد میشوند انجام میگردد.
میوکاردیت معمولا خفیف بوده و قلب باید در عرض دو هفته دوباره بهبودی خود را بدست بیاورد. اگر نارسایی شدید قلبی ایجاد شود، ممکن است انجام عمل جراحی پیوند قلب، بهترین راه برای بازگشتن به سلامت طبیعی باشد.
ترومبوز و آمبولی
هم ترومبوز و هم آمبولی میتوانند بسیار خطرناک بوده و وضعیتهای بالقوه مرگباری باشند. هنگامی که یک لخته خون در رگ تشکیل میشود و جلوی جریان خون را میگیرد اصطلاحا ترومبوز (Thtombosis) ایجاد شده است.
هر رگ خونی در بدن ممکن است دچار ترومبوز شود اما ترومبوزهایی که در شریانها و در وریدهای عمقی پا تشکیل میشوند بسیار خطرناک میباشند.
در آمبولی (Embolism) توده ای که اصطلاحا به آن آمبولوس (Embolus)گفته میشود و حاوی موادی مثل قطعات کنده شده از لخته خون،چربی، کریستالهای کلسیمن و حبابهای هوا میباشد در جریان خون حرکت نموده و در شریان گیر میکند.
اگر یک شریان بر اثر ترومبوز یا آمبولی مسدود و خون نتواند از راه دیگری با بافتهای مربوط به آن برسد، این بافتها دچار کمبود اکسیژن میشوند.
برخلاف ترومبوز که اغلب به تدریج ایجاد میشود، اثرات آمبولی معمولا سریع ظاهر شده و اگر شریان بطور کامل مسدود شود میتواند شدید و خطرناک باشد.
انسداد شریانهایی که به مغز ،ریهها و یا قلب خونرسانی میکنند اغلب مرگبار میباشد.
علل ایجاد ترومبوز و آمبولی
خونی که در شراینها جریان دارد بطور طبیعی دارای فشار بوده و بنابراین احتمال ساخته شدن لخته خون در شریانها خیلی کم میباشد. اگر جریان خون در یک شریان کم شود احتمال لخته شدن خون در آن افزایش مییابد.
کاهش جریان خون در شریان ممکن است بر اثر باریک شدن شریان که بخاطر رسوب چربی در دیواره آن ایجاد میشود رخ دهد که به این وضعیت تصلب شرائین گفته میشود.
خطرات دراز مدت ایجاد تصلب شرائین و در نتیجه بروز ترومبوز در شراینها توسط عواملی مثل سیگار کشیدن و استفاده از یک رژیم غذایی پرچربی افزایش مییابد.
بعضی افراد بطور طبیعی خونشان مستعد لخته شدن میباشد ( Hypercoagulability) و بنابراین احتمال ایجاد ترومبوز در آنها زیاد میباشد. همچنین مصرف قرصهای ترکیبی ضدبارداری و نیز در هنگام حاملگی و یا بعد از عمل جراحی ، احتمال لخته شدن خون افزایش مییابد.
گاهی اوقات لختههای خون در قلب ساخته میشوند و آن هنگامی است که ضربانهای قلب ضعیف و نامنظم باشند زیرا حفره بالایی قلب یعنی دهلیز نمیتواند خون را در هر ضربان بطور کامل خالی نماید.
این لختههای خون ممکن است بعدها از دهلیز جدا شده و وارد شریانهای کرونری یا شریانهای محیطی شوند.
علایم ترومبوز و آمبولی
علایم ترومبوز و آمبولی بر اساس اینکه در چه رگی ایجاد میشوند متفاوت میباشد. اگر انسداد در رگهایی باشند که به پاها خونرسانی میکند، علایم ممکن است در عرض چند ساعت ظاهر شوند و اگر قبلا هم کاهشی در خونرسانی آن منطقه وجود داشته باشد، علایم ایجاد شده خیلی شدیدتر خواهند بود. این علایم عبارتند از:
- درد در پاها ( حتی در هنگام استراحت)
- رنگ پریدگی و سردی پاها
اگر شریانهایی کهبه رودهها خونرسانی میکنند دچار انسداد شوند، علایم ممکن است شامل موارد زیر باشد: - شکم درد شدید
- استفراغ
- تب
اگر این وضعیت بدون درمان باقی بماند کاهش خونرسانی ممکن است در نهایت باعث بروز مرگ بافتها شود که ممکن است تهدید کننده حیات باشد. بافتهایی که دچار این مشکل میشوند در عرض چند روز تغییر رنگ داده و در نهایت سیاه میشوند. اگر شما دچار چنین علایمی شدید باید سریعا به پزشک مراجعه نمایید.
نحوه درمان ترومبوز و آمبولی
اگر پزشک مشکوک به وجود ترومبوز یا آمبولی شود، شما را سریعا در بیمارستان بستری میکند. میزان جریان خون در رگها با استفاده از روشهایی مثل اسکن اولتراسوند داپلر بررسی میشوند. آنژیوگرافی گاهی اوقات همراه با ام آر آی (MRI) ممکن است برای بدست آموردن تصاویر دقیق از رگهای خونی انسداد آنها انجام گردد.
بر اساس اندازه و محل لخته خون ، ممکن است به شما داروهایی داده شود تا این لخته را حل نموده و از ایجاد لختههای بیشتر جلوگیری شود. جراحی اورژانسی ممکن است برای بیرون آوردن لخته و یا ایجاد یک مسیر مصنوعی (بایپَس) برای خونرسانی انجام گردد.
راه دیگر آن است که شریانی که گرفتار شده است را با استفاده از آنژیوپلاستی گشاد نمود.
در روش آنژیوپلاستی یک بادکنک به داخل شریان فرستاده میشود و سپس باد میگردد تا شریان گشاد شود. بعد از اینکه ترومبوز یا آمبولی درمان شدند، ممکن است لازم باشد که شما به مدتچندین ماه به مصرف داروهایتان ادامه دهید تا از بروز لختههای دیگر خون پیشگیری شود.
برای مثال ممکن است پزشک به شما توصیه نماید که هر روز از مقدار کمی آسپیرین استفاده نمایید. اگر شما سیگاری هستید باید فورا سیگار را کنار بگذارید. شما همچنین باید سعی نمایید که یک رژیم غذایی کم چربی و نیز تمرینات منظم ورزشی داشته باشید.
اگر شما از داروهای ترکیبی ضدبارداری استفاده میکنید باید از روش دیگری برای جلوگیری از بارداری استفاده نمایید.
نوار قلب
گرفتن نوار قلبی که به آن اصطلاحا الکتروکاردیوگرافی (Electrocardiography) گفته میشود و به اختصار ایکیجی (ECG یا EKG) میگویند برای ثبت فعالیت الکتریکی قلب مورد استفاده قرار میگیرد. از این روش معمولا برای تشخیص ضربانهای نامنظم قلب و برای بررسی علت درد سینه استفاده میشود.
چندین الکترود به پوست سینه ، مچ دستها و مچ پاها متصل میشود تا فعالیت الکتریکی قلب از طریق آنها به دستگاه ایکیجی انتقال پیدا نماید. بطور همزمان چندین خطوط موج مانند بر روی کاغذی مخصوص رسم میگردد.
هر یک از این خطوط نشان دهنده فعالیت الکتریکی در یک قسمت از قلب میباشد . گرفتن نوار قلبی چند دقیقه طول میکشد و یک روش بدون درد و بی خطر میباشد.
تست ورزش
تست ورزش (Exercise Testing) معمولا هنگامی که به وجود بیماری شریان کرونری مشکوک میشویم انجام میشود. از این روش برای ارزیابی عملکرد قلب در هنگامی که تحت استرس و فشار قرار دارد استفاده میگردد.
در این آزمایش تعداد ضربانهای قلب شما را با استفاده از پا زدن بر روی یک دوچرخه و یا راه رفتن بر روی نوار متحرک ( تردمیل) بالا میبرد.
با استفاده از تست ورزش مشخص میگردد که وضعیت قلب شما در هنگام فعالیت چگونه میباشد زیرا الکترودهایی که به شما وصل میباشد به دستگاه نوار قلبی متصل میباشد.
آنژیوگرافی کرونری
از آنژیوگرافی کرونی ( Coronary Angiography) برای دیدن تصاویری از شریانهایی که به عضله قلب خونرسانی میکنند استفاده میشود. با استفاده از آنژیوگرافی میتوان تصویر شریانهای باریک یا مسدود شده را که در یک عکس رادیوگرافی معمولی قابل دیدن نیست بخوبی مشاهده نمود.
برای انجام این روش ابتدا یک آمپول بی حس کننده موضعی در کشاله ران تزریق میشود و سپس یک کاتِتِر (لوله) نازک و انعطاف پذیر از طریق شریان رانی (فمورال) به داخل شریان آئورت و شریان کرونری فرستاده میشود. پس از اینکه کاتتر به شریان کرونری رسید یک ماده حاجب رنگی به داخل آن تزریق میشود و سپس چندین عکس رادیوگرافی از آن گرفته میشود .
برای اینکه بقیه شریانهای کرونری هم بررسی شوند، کاتتر باید تغییر مکان داده شود و در شریانهای دیگر کرونری هم تزریق ماده رنگی و عکسبرداری انجام شود.
روش آنژیوگرافی کرونبری بدون درد میباشد اما ممکن است در هنگام تزریق ماده رنگی ، یک احساس گرگرفتگی به شما دست دهد.
آنژیوپلاستی کرونری
از روش آنژیوپلاستی کرونری (Angioplasty coronary) برای گشاد کردن شریانهای کرونری که بر اثر رسوب چربیها تنگ و یا مسدود شدهاند استفاده میشود. از این روش ممکن است در همان موقعی که آنژیوگرافی کرونری انجام میشود استفاده نمود.
اببدا یک آمپول بیحسی موضعی به کشاله ران تزریق میشود و سپس یک سیم راهنمای از طریق شریان رانی (فمورال) وارد شده و به سمت شریان کرونری قلب فرستاده میشود.
یک کاتتر ( لوله) همراه با یک بادکنک نیز از روی سیم فرستاده میشود و وقتی بادکنک به شریان تنگ شده کرونری میرسد باد میگردد تا باعث گشاد شدن شریان شود.
گاهی اوقات یک لوله فلزی که به آن اصطلاحا اِستنت (Stent) گفته میشود نیز در داخل شریان کرونری قرار داده میشود تا از تنگ شدن دوباره آن جلوگیری کند.
عوامل جراحی بایپَس شریان کرونری
عمل جراحی بایپَس (Bypass) شریان کرونری روشی است که در آن مسیرهای فرعی برای شریانهایی که دچار تنگ شدگی یا گرفتگ شدهاند گذاشته میشود.
جراحی بای پس درمان مناسب و انتخابی در مواردی میباشد که درمانهای دارویی یا آنژیوپلاستی با بالون برای درمان تصلب شرائین کافی نمیباشد.
این عمل تحت بیهوشی عمومی انجام میشود و مدت زمان انجام آن حدود 3 تا 6 ساعت میباشد که بستگی به وضعیت بیمار دارد.
در این عمل، سینه با بریدن پوست و جناغ سینه شکافته میشود تا قلب نمایان گردد.
سپس بیمار به دستگاه قلب ریه متصل میشود . دستگاه قلب ریه وسیلهای است که خون را به جریان انداخته و به آن اکسیژن میدهد و کار قلب و ریه را بطور مصنوعی انجام میدهد. خود قلب را متوقف میکنند تا جراح راحتتر بتواند روی آن کار کند.
امروزه از دو روش برای انجام بای پس و ایجاد راه فرعی استفاده میشود. در یکی از این روشها ، از قسمتی از ورید صافن (Saphenous) پا استفاده میشود. یک سر این ورید به شریان آئورت متصل میشود و سر دیگر آن به شریان کرونری ( قسمت بعد از انسداد) متصل میشود. در روش دیگر ، از شریان پستانی داخلی (Internal mammary) که از شریان سابکلاوین منشا گرفته و به قسمت داخلی دیواره سینه میرود استفاده میگردد.
جراح قسمت پایینی این شریان را آزاد نموده و آن را به شریان کرونری مسدود شده ( بعد از انسداد) متصل میکند.
از آنجایی که پیوندهای شریانی بهتر از پیوندهای وریدی بعد از عمل، باز باقی میمانند. بسیاری از جراحان ترجیح میدهند که در جراحی بای پس از پیوندهای شریانی استفاده نمایند.
امروزه از شریان رادیکال در ساعد برای جراحی بایپس به میزان زیادی استفاده میشود.
بعد از عمل جراحی بیمار به مدت 24 تا 48 ساعت در بخشش سی سی یو تحت نظر دقیق باقی میماند.
سپس به مدت چهار تا هفت روز نیز در بخش قلب بستری میگردد و بعد به خانه میرود. بهبود کامل در خانه چندین ماه طول میکشد اما افرادی که دارای مشاغل دفتری هستند میتوانند بعد از 4 تا 6 هفته به سر کار خود برگردند . فعالیتهای بدنی مثل رانندگی یا بلند کردن چیزهای سنگین را باید تا هنگامی که برش جراحی بطور کامل جوش بخورد ، محدود نمود.
پیس میکر(ضربانساز قلب)
پِیس مِیکر (Pacemaker) یا ضربانساز قلب با ضربههای الکتریکی باعث تحریک قلب شده و باعث میشود که ضربانهای منظم قلب ادامه داشته باشند. از پیس میکرها برای درمان بیماریهای قلبی که در آن سیستم هدایتی الکتریکی قلب دچار مشکل شده است ( مثل بلوک قلبی کامل) استفاده میشود.
بعضی از پیس میکرها بطور مداوم و پیوسته جریانهای الکتریکی به قلب میفرستند اما بعضی دیگر از آنها فقط هنگامی این کار را میکنند که تعداد ضربانهای قلب خیلی کم شده باشد.
پیش میکرهای دفیبریلاتور در هنگامی که فیبریلاسیون بطنی اتفاق میافتد یک شوک الکتریکی به قلب وارد میکنند تا ضربانهای قلب به حالت طبیعی خود بازگردند.
پیس میکرها را معمولا تحت بیحسی موضعی در زیر پوست دیواره سینه قرار میدهند. دو سیم از پیس میکر بیرون آمده و به ورید بزرگ بالای قلب ( ورید اجوف فوقانی) میروند. یکی از این سیمها به دهلیز راست و سیم دیگر به بطن راست فرستاده میشود.
اسکن اولتراسوند داپلر
اسکن اولتراسوند داپلر (Doppler) یک روش تصویربرداری میباشد که عموما برای اندازه گیری جریان خونی که از رگهای خونی در بیماریهایی مثل ترومبوز و آمبولی عبور میکند استفاده میشود.
از این روش همچنین ممکن است برای اندازه گیری فشار خون در دستها یا پاها استفاده شود.
در این روش تصویری از جریان خون در رگ دیده میشود و بنابراین میتوان تنگ شدگی و یا انسداد رگها را مشخص نمود.
انجام این روش حدود 20 دقیقه طول میکشد و کاملا ابی خطر و بی درد میباشد.
شوک الکتریکی به قلب
در شوک الکتریکی به قلب با استفاده از وسیلهای به نام دِفیبریلاتور (Defibrilator) یک شوک الکتریکی کوتاه مدت به قلب داده میشود.
این شوک میتواند ضربانهای قلب را به حالت طبیعی خود بازگرداند.
دفیبریلاتور تولید جریان الکتریسیتهای میکند که از طریق دو صفحه فلزی که بر روی سینه گذاشته میشود ، جریان را منتقل میسازد.
از شوک الکتریکی برای درمان بعضی از بینظمیهای ضربان قلب (آریتمیها) در هنگامی که بیمار در حالت بیهوشی قرار دارد استفاده میشود. از این وسیله همچنین در موارد اورژانس که ایست قلبی اتفاق افتاده است نیز استفاده میگردد.
عمل جراحی تعویض دریچه قلب
اگر علایم و مشکلات بیمار باعث اختلال در فعالیتهای روزمره او شوند و نتوان با انجام عمل جراحی دریچههای معیوب قلب او را ترمیم نمود، ممکن است نیاز به تعویض دریچه قلب وجود داشته باشد.
دریچههای قلب ممکن است از یک انسان دیگر و یا از قلب خوک گرفته شده باشد. دریچههای قلبی ممکن است مکانیکی و مصنوعی نیز باشند.
برای تعویض دریچه قلب نیاز به انجام عمل جراحی باز قلب میباشد.
در حین انجام عمل ، قلب را متوقف میسازند و در طی این مدت، کار قلب را دستگاه قلب ریه که به بیمار متصل میگردد انجام میدهد.
بعد از عمل جراحی لازم است که بیمار به مدت 7 تا 14 روز در بیمارستان بستری شود.
اگر دریچههای مصنوعی مکانیکی استفاده بشود، بیمار باید تا آخر عمر از داروهای ضد انعقاد استفاده کند تا خطر تشکیل لخته خون بر روی دریچه مصنوعی کاهش یابد.
شایعترین دریچهای که با انجام عمل جراحی تعویض میگردد ، دریچه آئورت میباشد.
اکوکاردیوگرافی
اکوکاردیوگرافی (Echocardiography) روشی است که با استفاده از امواج مافوق صوت (اولتراسوند) تصاویری از داخل قلب بدست میدهد. با این روش میتوان اندازه قلب و عملکرد آن را بررسی نمود و برای تشخیص بیماریهای قلبی و دریچههای قلب بکار میرود.
در این روش معمولا از وسیلهای که آن را روی پوست سینه و مستقیما روی قلب میگذارند استفاده میشود . در بعضی موارد، یک وسیله کوچک از طریق مری به پایین فرستاده میشود تا نزدیک به پشت قلب باشد.
سپس تصاویر متحرکی از ضربان قلب به همراه دریچهها و
حفرههایش ایجاد میشود. انجام روش اکوکاردیوگرافی حدود 20 دقیقه طول میکشد و بدون درد میباشد.
پیوند قلب
اگر قلب به شدت بر اثر بیماریای مثل بیماری کاردیومیوپاتی صدمه دیده باشد، گاهی اوقات تنها انتخاب درمانی ، انجام عمل جراحی پیوند قلب میباشد . با اینحال ممکن است بیمار مدت زمان زیادی در انتظار باشد تا یک دهنده قلب مناسب برای او پیدا شود.
در حین عمل جراحی، کار طبیعی قلب توسط وسیلهای به نام دستگاه قلب ریه انجام میشود.
طول مدت عمل جراحی 3 تا 5 ساعت میباشد.
بعد از عمل جراحی و تا آخر عمر بیمار باید داروهایی مصرف نماید تا از پس زدن قلب پیوندی توسط بدن جلوگیری شود.
حدود 80 درصد کسانی که تحت عمل جراحی پیوند قلب قرار میگیرند حداقل به مدت 5 سال یا بیشتر زنده میمانند.
جدیدترین روش درمان تپش قلب و آریتمی کدام است؟
روشی که به شما معرفی میکنیم ،شاید برایتان تازگی داشته باشد اما این طب چینی تاریخچه 5000 ساله دارد.
رفلکسولوژی یا علم بازتاب درمانی که به آن سوجوک تراپی نیز میگویند اولین بار پنج هزار سال پیش در چین باستان کشف شد.
این روش که غیرتهاجمی و بدون عوارض است،قدمت بسیاری در درمان انواع بیماریها و اختلالات در مشرق زمین دارد.
علاوه بر شرق آسیا،استفاده از این روش درمانی سال هاست در آمریکا و اروپا و سایر کشورها نیز فراگیر شده است.
رفلکسولوژی چگونه عمل میکند؟
تا حالا شنیدهاید که میگویند پا برهنه روی زمین راه بروید تا بیماریهای شما از بین برود؟
اما تا به حال نگفته اند پابرهنه راه رفتن روی زمین چه ارتباطی به بهبود بیماریهای بدن دارد!؟
البته این فقط یک مثال بود و روش درمانی ما پابرهنه راه رفتن روی زمین نیست!
در کف پا و دستان و همینطور گوشهای شما پر از پایانههای عصبی است.
هر کدام از این پایانههای عصبی به اندامهای داخلی بدن متصل هستند.
وقتی شما در طبیعت با پای برهنه روی زمین راه میروید،سنگ ریزه ها و برجستگی هایی که روی زمین قرار دارد به کف پای شما فشار وارد میکند و با تحریک نقاطی که در کف پای شما هستند و درواقع همان پایانههای عصبی میباشند،باعث تحریک اندامهای داخلی مرتبط با آن نقاط میشوند.
نحوه کار این پایانه های عصبی موجود در کف پا به گونهای است که وقتی با فشار تحریک میشوند،عملکرد اندامهای داخلی مرتبط با خود را بهبود میبخشند.
رفلکسولوژی هم تقریبا همینطور عمل میکند.
شما با فشار و تحریک آگاهانه نقاط خاصی در کف پا،دست و گوشهای خود عملکرد اندامهای داخلی و غدد درونریز مرتبط با آن عضو را بهبود میبخشید.
برتری رِفلکسولوژی نسبت به طب سوزنی چیست؟
در رفلکسولوژی از سوزن استفاده نمیشود و از همه مهمتر خود شخص میتواند تکنیکها را به راحتی روی خودش اجرا کند.
مکانیسم رفلکسولوژی از طب سوزنی هم اثرگذاری بیشتری دارد زیرا مستقیما روی پایانههای عصبی تمرکز دارد.
از آن مهمتر برای هر جلسه طب سوزنی نزد بهترین اساتید این رشته در خارج از کشور باید حداقل 80 دلار به ازای هر جلسه هزینه کنید اما به کمک مرکز ایران رفلکسولوژی با مبلغ ناچیزی میتوانید تکنیک های رفلکسولوژی را یاد بگیرید و بی نهایت روی خودتان اجرا کنید. در ضمن هزینه و وقت شما صرفهجویی میشود زیرا نیاز به رفت و آمد به مراکز درمانی را ندارید و در منزل یا محل کار هم میتوانید آن را اجرا کنید.
آیا رفلکسولوژی از لحاظ علمی معتبر است؟
معیار اعتبار یک روش درمانی تعداد مقالاتی است که درباره آن در مجلات علمی معتبر منتشر شده است.
ما برایتان بیش از 50 مقاله معتبر علمی که کارکرد رفلکسولوژی(بازتاب درمانی) را تایید میکنند آماده کردهایم.
لیست این مقالات را از اینجا ببینید.
درمان آریتمی قلبی و تپش قلب با رفلکسولوژی:
در علم رفلکسولوژی نقاطی خاص در دست و پا کشف شده است که با تحریک آن ها میتوانید کارکرد قلب را به تعادل برسانید و ضربان نامنظم آن را درمان کنید.
رفلکسولوژی (بازتاب درمانی)با مسدود کردن تکانه، به قلب کمک میکند تا منظمتر و مؤثرتر بتپد و در نتیجه بار کاری قلب کاهش مییابد. رِفلکسولوژی به کاهش لرزش در مبتلایان به پارکینسون کمک میکند و برای رفع لرزش ناشی از مصرف داروهای اعصاب، سودمند است، سردرد را تسکین میدهد و در سردردهای میگرنی، درمانی پایهای بهشمار میآید. بهعلاوه ، روی فشار خون اثرات کاهندگی دارد. وقتی به مجموعه کارکردهای این روش نگاه میشود، مشخص است که یک روش چندکاره بسیار خوب است.
آیا تاثیر رفلکسولوژی قطعی است؟
نه تنها برای درمان تپش قلب و آریتمی ،بلکه در این هفت سال که مرکز ایران رفلکسولوژی فعال است شاهد نتیجه گرفتن هزاران نفر از افراد فارسی زبان بودیم که به انواع و اقسام بیماریها و اختلالات مبتلا بودند.
درمان تپش قلب فقط یکی از کاربردهای رفلکسولوژی است!
رفلکسولوژی تقریبا برای هر بیماری راهکار جداگانهای دارد.
به همین علت است که شعار مرکز ایران رفلکسولوژی جملهی زیر است:
پزشکِ خودت باش…
زیرا هر کسی که تکنیکهای رفلکسولوژی را یاد بگیرد به تنهایی میتواند آن را روی خودش اجرا کند و بیماری خود را کنترل و پس از مرور زمان درمان کند.
مسیر درمان فشار آریتمی و تپش قلب با رفلکسولوژی چگونه است؟
برای شما یک ویدئو کامل آماده کردیم که میتوانید دانلود کنید.
در این ویدئو به صورت واضح نقاط رفلکسولوژی مربوط به درمان تپش قلب را توضیح ، و روش تحریک آنها را آموزش دادهایم.
کافی است تا یک هفته روزی پنج دقیقه زمان بگذارید و این نقاط را مطابق آموزشها تحریک کنید.بعد از آن هفته ای سه بار و بعد از یک ماه هفته ای دو بار انجام تکنیکهای رفلکسولوژی کافیست تا وقتی که دیگر احساس کنید بهبودی کامل را به دست آوردهاید.
شما در همان هفته اول معجزه تاثیر رفلکسولوژی را خواهید دید.
چگونه به این ویدئوی آموزشی دست پیدا کنم؟
اگر در داخل ایران هستید،کافی است با فشار روی دکمهی زیر هزینه این ویدئو ارزشمند را به صورت آنلاین بپردازید و ویدئو را بلافاصله دانلود کنید.
اگر خارج از ایران هستید،برای تهیه ویدئو درمان تپش قلب با رفلکسولوژی ، با از طریق فرم تماس با ما ، در واتساپ پیام دهید تا شما را راهنمایی کنیم.
محتوای این ویدئو دقیقا چیست؟
توسط یک رفلکسولوژیست حرفهای و با تجربه،نقاط فشاری مرتبط با قلب در دست و پا معرفی میشود و نحوه صحیح و اصولی تحریک این نقاط هم به تصویر کشیده میشود.
آیا برای انجام این تکنیکها نیاز به دارو و ابزار خاصی دارم؟
خیر،شما برای انجام دادن تکنیکهای رفلکسولوژی به هیچگونه دارو و وسیله و پماد و روغنی نیاز نخواهید داشت.
آیا انجام این روش فوایدی به جز درمان تپش قلب و آریتمی دارد؟
بله.
فواید رفلکسولوژی
رفلکسولوژی ابتدا ذهن را آرام میکند و بعدازآن به سراغ جسم خواهد رفت. فایدههایی که رفلکسولوژی به دنبال دارد هم به جسم انسان میرسد هم به ذهن او. میتوان به این فایدههای رفلکسولوژی اشاره کرد:
• رفلکسولوژی فشار روحی و تنش فرد را کاهش میدهد.
• رفلکسولوژی به تمركز حواس كمك میکند و موجب تحريك كاركرد ذهن میشود.
• رفلکسولوژی باعث آرامش عمیق در وجود انسان میشود.
• رفلکسولوژی تنفس را عمیق و آهسته میکند.
• رفلکسولوژی بیخوابی را از بین میبرد.
• رفلکسولوژی فعالیت بیشازحد اندامهای مختلف بدن را کاهش داده و اندامهای کمتحرک را فعال میکند.
• رفلکسولوژی سیستم گردش خون را تنظیم میکند.
• رفلکسولوژی باعث بهبود تحريك عضلات و مفاصل خواهد شد.
• با رفلکسولوژی آرامش عضلانی حاصل میشود و درد کاهش مییابد.
• با رفلکسولوژی كاركرد هورمونها منظم خواهند شد.
برتری این محصول چیست؟
اگر برای درمان تپش قلب و ضربان نا منظم این محصول را انتخاب کردهاید شما را تحسین میکنیم. به دلایل زیر، این محصول بر سایر روشها و محصولات برتری دارد:
• با خرید این محصول دیگر چند روز یکبار استرس تپش قلب را تجربه نمیکنید..
• این تکنیکها توسط خودتان انجام میشود؛ پس کسی از راز شما باخبر نخواهد شد.
• نیاز به خرید داروهای گران و مضر نیست.
• ویدئو آموزشی این محصول کوتاه و کمحجم است و سریع دانلود میشود.
• قالب ویدئو بهگونهای است که در رایانه، تلفن همراه و تبلت اجراشدنی است.
• این روشها هیچگونه عوارضی به دنبال ندارد.
• این محصول زودبازده است و با چند روز استفاده، تأثیر آن بهخوبی نمایان خواهد شد.
– این روش علاوه بر درمان ضربان نا منظم فواید بسیاری برای بدن شما دارد.
• روزانه، برای انجام تکنیکهای گفتهشده در این محصول، تنها به 5 دقیقه زمان نیاز است.
• هزاران نفر در سرتاسر جهان روشهای گفتهشده در این محصول را به کار گرفتهاند و تمام استفادهکنندگان از این روشها راضی بودهاند و نتیجه گرفتهاند.
• قیمت این محصول، منطقی و معقول است.
• این محصول، تضمین بازگشت وجه دارد.
تضمین بازگشت وجه
ما از تاثیر و کاربری بودن محصول آموزش درمان ضربان نا منظم به روش رفلکسولوژی کاملا مطمئن هستیم، بنابراین برای رضایت خاطر شما عزیزان، گارانتی 100 درصد بازگشت وجه قرار داده ایم تا شما بتوانید با اطمینان خاطر، این محصول را خریداری کنید و از آن استفاده نمایید و در صورتی که این محصول برای شما کاربردی نبود می توانید درخواست بازگشت وجه خود را ارسال نموده و در کوتاهترین زمان، این مبلغ به حسابتان برگشت داده خواهد شد.
پاسخ به سؤالات مشتریان
تجربه نشان داده است که در استفاده از محصول این سؤالات برای مشتریان پیش خواهد آمد. ما پاسخ پرسشهای شما را در این قسمت قرار دادهایم.
؟ این محصول برای چه کسانی مناسب است؟
√ افرادی که مبتلا تپش قلب و ضربان نا منظم قلب ( آریتمی) هستند باید از روشهای گفتهشده در این محصول استفاده کنند. اگر شما یا عزیزانتان به این مشکل دچار هستند، تضمین میکنیم که با این روشها کاملاً بهبود خواهند یافت.
؟ این محصول شامل چند ویدئو است؟
√ 1 ویدئو در این پکیج قرار دادهشده است.
؟ چقدر طول میکشد ویدئو به دست مشتری برسد؟
√ بلافاصله پس از پرداخت وجه، سیستم بهصورت خودکار لینک ویدئو را برایتان در همان صفحه نمایش میدهد. بهعلاوه لینک دانلود فیلم به ایمیلتان نیز ارسال میشود.
؟ تکنیکهای آموزشی را چند روز باید انجام دهیم؟
√ به مدت 1هفته هرروز این تکنیکها را باید انجام دهید. پس از گرفتن نتیجه مثبت، کافی است هر هفته 2 بار این تکنیکها را انجام داد. لازم به ذکر است که معمولا 1 ماه پس از شروع انجام این روشها، مشکل بهطورکلی برطرف خواهد شد.
اگر میخواهید زندگیتان تغییر کند همین الآن اقدام کنید.
اگر تا به حال، مشکل ضربان نا منظم قلب زندگی شما را مختل کرده است، باید همین امروز برای زندگیتان قدمی بردارید تا روند زندگی خود را بهبود ببخشید . اجازه ندهید بیماری تپش قلب مانع لذت بردن شما از زندگی شود. مسلماً هیچ اتفاقی شیرینتر از داشتن سلامتی نیست. با خرید این محصول، قلب و بدن خود را سالمتر و قویتر از قبل کنید. با عمل کردن به دستورات این محصول، یک زندگی سالم و با آرامش را تجربه خواهید کرد.
رِفلکسولوژی قلب شما را قویتر میکند
چگونه باید این محصول را تهیه کرد؟
اگر تصمیم به تهیه این محصول گرفتهاید، به شما برای این انتخاب صحیحتان تبریک میگوییم. برای تهیه و مشاهده ویدئوی آموزشی این محصول، کافی است دکمه زیر را فشار دهید و سفارش خود را ثبت کنید. سفارش این محصول بسیار آسان است. پس از واردکردن اطلاعات خود در فرمِ سفارش، وارد درگاه بانکی میشوید. با در اختیار داشتن رمز دوم کارتِ بانکیِ خود (رمز پویا)میتوانید پرداخت را انجام دهید و سفارش خود را تکمیل نمایید. پسازاینکه وجه را پرداخت کردید، لینک دانلود ویدئوها سریعاً برای شما ارسال خواهد شد. این ویدئو آموزشی را دانلود کنید و در تلفن همراه و رایانه شخصی خود ذخیره کنید. همانطور که قول دادیم، لینک دانلود ویدئو به ایمیل شما نیز ارسال خواهد شد.
(اگر ایمیل ندارید در باکس مربوط به ایمیل هنگام ثبت سفارش aaa@yahoo.com را وارد نمایید.دقت نمایید بعد از پرداخت،صفحه را نبندید و ویدئو را دانلود کنید)





ناشناس –
سلام خواستم بگم من خیلی تپش قلب دارم نمیدونم از استرس یا چیزی دیگه ولی بیشتر موقع خواب شروع میشه تا خود صبح اذیتم میکنه الان ۲۳سالمه از زندگی خستم بخاطر تپش قلب لعنتی دکترم رفتم گفت چیزی نیست تورو خدا راهنمایی کنید
ایران رفلکسولوژی –
: سلام,دوست گرامی احتمالا مشکل شما از استرس و اضطراب ناشی میشود و با اجرای این تکنیک های مخصوص قطعا نتیجه خواهید گرفت
ناشناس –
سلام به همه.دکتر روازاده برای همه ی مریضی ها نسخه داره.علت تمام مریضی ها به هم خوردن مزاج بدن هست .آدرس و تلفن در اینترنت سرچ کنید مشکل تون حل شد برای من دعا کنید .ایشون سرطان رو هم به راحتی درمان می کنند
ناشناس –
سلام، من تقریبا سه هفته میشه كه از تپش قلب و تنگی نفس رنج میبرم پیش ٥ تا متخصص هم رفتم ولی فایده نداره ی مدت پراپرانول برام نوشتن اما بعد از مصرف افت فشار داشتم حالا باید چیكار كنم؟ راضیه ٢١ ساله از تهران
ایران رفلکسولوژی –
پاسخ: سلام, عامل 90% مشکلات قلبی و تنفسی استرس و اضطراب است ,پیشنهاد میکنیم تکنیک های رفلکسولوژی برای درمان بیماریهای قلبی را استفاده کنید بعد از 1 هفته نتیجه را خواهید دید.
ناشناس –
سلام من ۱۵سالمه یه شبه ک تپش قلب دارم حدود یه دوماه پیش معده درد شدیدی کردم نوار قلب دادم گفتن از استرسه اما امشب یکم سرگیجه دارم میترسم بگم ب خانوادم الان میخواهم تکنیک ها را سفارش بدهم و نتیجه را همینجا در صورتی که خوب شدم مینویسم با سپاس فراوارن
ناشناس –
من دانشجوی سال آخر کارشناسی هستم و به خاطر کنکور ارشد خیلی استرس دارم بطوریکه چندتا از تارموهام سفید شده و موقع درس خوندن تپش قلب میگیرم و این روزها حتی با صدای آلارم ساعتم که صبح برای کلاس رفتن کوک میکنم تپش قلب میگیرم البته قبلا هم وقتی با ترس از خواب بیدار میشدم و یا با صدای تلفن همیشه تپش قلب میگرفتم
امسال مشکلم جدیتر شده و نمیدونه باید چی کار کنم، به نظرتون باید به پزشک مراجعه کنم؟ ممکنه بیماری قلبی داشته باشم؟
ایران رفلکسولوژی –
پیشنهاد میشود به دکتر متخصص مراجعه کنید و تست نوار قلب و اکو بدهید اما 90% مشکل شما ریشه عصبی دارد و با اجرای متد رفلکسولوژی به صورت تضمینی بعد از یک هفته تغییر و بهبودی را احساس میکنید
ناشناس –
سلام منم دقیقا همین حالات رو دارم بااین تفاوت که من استرس کنکور دکتری و پایان نامه دارم اما بحدی شد که گفتم امسال شرکت نکنم! نکنین اینکارو باخودتون. درس میخونین زندگیتون بهتربشه اینجوری بعد تحصیل بخودمون میاییم میبینیم کلی اسیب زدیم به خودمون. خود من الان تپش قلب شدیددارم میخوام بسته رفلکسولوژی را سفارش دهم و انجام بدم امیدوارم جواب بگیرم با تشکر از شما
ناشناس –
سلام.خانمی هستم 35ساله دچار بیماری تپش قلب شدم به پزشک مراجعه کردم بهم گفت یه رگ اضافه دارم که باید سوزانده شود .هم میترسم وهم هزینش بالاست لطفا راهنمای کنید آیا رفلکسولوژی برای من خوب است؟
ایران رفلکسولوژی –
سلام,بله پیشنهاد میگردد تحت نظر پزشکتان 1 الی 2 هفته این تکنیک ها را اجرا کنید احتمال زیاد جواب خواهید گرفت
ناشناس –
سلام من تپش قلبم خیلی شدیده وهروقت تپش میگیرم دست وگردنم خشک میشه وسینه ام دردمیکنه به علاوه وسط کمرم احساس میکنم سوراخ میشه وتواین حالت خیلی تب میکنم خیلی هم دردمیکنه من پیش دکتررفتم وخیلی داروبرام تجویزکرداماافاقه نکردمیشه بدونم راه حل دیگه ای بجزداروهای شیمیایی هست یانه ممنون میشم اگه ج اینوبدین چون قصد دارم رفلکسولوژی را امتحان کنم زهرانوزده ساله ازتهران
ایران رفلکسولوژی –
پیشنهاد میکنیم تکنیک های مختص قلب را تهیه و انجام دهید قطعا جواب خواهید گرفت و از نتیجه آن حیرت خواهید کرد
ناشناس –
سلام خواهش میکنم سوال من رو جواب بدید،من پرولاپس دریچه میترال دارم ضربان قلبم بیشتر اوقات نود هست ،آیا رفلکسولوژی من را درمان میکند؟
ایران رفلکسولوژی –
سلام, بله دوست گرامی رفلکسولوژی با رویکرد بیماری های قلبی بسیار جواب دهی بالایی داشته است و تقریبا تمام افرادی که این متد را تست کردند نتیجه مثبت گرفته اند
بهادر –
سلام تپش قلب شدید من بعد از 15 روز استفاده از این تکنیک ها به کلی خوب شد واقعا ممنونم از زحماتی که میکشید و خدماتی که ارائه میدین فقط ای کاش اطلاع رسانی بیشتری انجام میدادید تا تمام افراد جامعه استفاده کنند.ممنونم
ناشناس –
ایول کار مارو ک را انداخت
ناشناس –
عالی بود سپاسگزارم
ناشناس –
از مطالب ارائه شده بسیار بهره مند شدیم و از همه عزیزان که زحمت میکشند نهایت تقدیر و تشکر خودمان را اعلام و پیشاپیش عید را بر همه شما عزیزان تبریک میگوئیم
مریم غلامی –
با سپاس فراوان از زحمات شما همه عزیزان در اماده سازی مطالب بهداشتی وپزشکی بسیار سودمند
ناشناس –
سلام آب سرد رو دلم ریخته شد ، ممنون
ناشناس –
باسلام وسپاس ازراهنماییهای روشن وعمومی(غیرتخصصی) شما آرزوی سلامتی وموفقتتان رادارم
محسن کرمی –
سلام از اینکه این اطلاعات خوب را در اختیار همگان قرار میدهید متشکرم
ناشناس –
با سلام
واقعا ممنون از این مطلب مفیدتون
واقعا به همچین مطلبی نیاز داشتم
متاسفانه با توجه به مشکلات زیادی که جوانان این کشور درگیرش هستن تپش قلب روز به روز تعداد و آمارش دربین جوانان زیر حتی 20 سال بیشتر میشه
نا امید کنندس این آمار
من یک ماه پیش با این مشکل مواجه شدم
و تمام کارهایی رو که گفته بودید انجام دادم
خدا رو شکر بهترم
از نظر من مشکل تپش قلب 90 درصدش دست خود بیمار هستش
که میشه با رژیم غذایی مناسب و پرهیز از هیجان(حالا فیلم یا مسابقات ورزشی و ….) و مصرف نکردن یک سری داروها این موضوع رو حل کرد که البته بیشترین سهم را تکنیک های رفلکسولوژی برای من داشته است .بی نهایت سپاسگزارم
ناشناس –
فقط باید کم کم عمل کرد و حوصله به خرج داد….باید صبور باشید
به امید سرافرازی سرزمین مقدس ایران و روزی که هیچ جووون ایرانی توی جوونی دچار تپش قلب نشه
پریا م –
سلام،خیلی ممنون،ویدئو ها بسیار عالی بودند، من ۱۱سالم هست و تپش قلب میکنم، یک بار انقدر تپش قلبم شدید بود که نصفه شب رفتم بیمارستان، خیلی ناراحت کننده بود و خودمم ناراحت شدم، من خیلی استرسی هستم، راستش من وقتی تپش قلب میکنم خیلی نگران میشم و همش تو دلم فکرای بد میکنم، مثلا: نکنه بمیرم اما الان خیالم راحت شد که با این روش ها خوب میشم خیلی ممنون
ایران رفلکسولوژی –
سلام,تپش قلب برای اکثر انسان ها در تمامی سنین پیش میاید و در اکثر مواقع جای نگرانی نیست و با ریشه یابی علت مشکل حل خواهد شد اما با این حال پیشنهاد میکنیم تحت نظر یک پزشک متخصص نیز باشید
ناشناس –
باعرض سلام وخداقوت به كساني كه زحمت كشيدند معلوماتي را دراختيار ما گذاشتند تادر مواقع ضروري ويا اطلاعات شخصي خود بيفزايند..ممنون ازسايت رفلکسولوژی
ناشناس –
با سلام و خسته نباشید:من گاهی اوقات دچار تپش قلب فوق العاده شدید میشم!جوری که احساس میکنم قلبم در شکممه یا کمرم یه تپشه عجیبیه ،عضلاته شکمو سینمو پرتاپ میکنه شدتش!جدیدا 2 هفتست به این مشکل برخوردم تقریبا شبی 1 بار اینجوری میشوم!بعد از مصرف محرک )ماری جوانا(2 برابر این حالتی که گفتم میشه در حدی که رو به قبله میخوام:/قبل سابقه مصرف داشتم ولی این مشکل جدیدا پیدا شده .مصرفه سیگارمم به بیشترین حد تو چند سال اخیر رسیده ایا نیاز هست به پزشک نراجعه کنم یا نظر شما مربوط به استعمال بیش از حد دخانیاته
ناشناس –
سلام.من ۳ماه بود تپش قلب گرفتم طوری نبود که بخوام به دکتر مراجعه کنم ولی تارسید به جایی که از موضوعی خیلی ناراحت شدم تپش اینبار قویتر بود با سرگیجه و ضعف شدید و درد مفاصل و ناراحتی قفسه سینه رفتم دکتر برام ارام بخش عصبی نوشت و با کنترل ضربان قلب با ویتامین ب۱مصرف کردم تپش کم شده بود ازمایش خون دادم ویتامین دی۳ نوشت ولی الان که یه بار همه قرصامو نخوردم حالم بدتر از گذشته شد.نوار قلب ازمایش بعدیمه اما این یک هفته که ویدئو ها را تهیه کردم واقعا حالم خوب شده آیا نیازی است همچنان نوار قلب را بگیرم؟ممنون میشم جواب بدید
ایران رفلکسولوژی –
سلام,ضمن ابراز خرسندی از بهبودی شما,لطفا در این باره با پزشک خود مشورت نمایید
ناشناس –
سلام من دختري ١٤ساله ام كه تپش قلب زيادي دارم طوري كه گاهي اوقات خودم صداي قلبمو ميشنوم گاهي اوقات هم قفسه ي سينم درد ميكنه همچنين قلبم كه قابل از تحمل كردن ميشه همراه با سرگيجه و ضعف دكتر هم رفتم ازمايش تيروئيد دادم چيزي نبود دكترا ميگن چيزي نيست اما خيلي قلبم درد ميگيره طوري كه بعضي وقتا مجبورم بشينم توروخدا راهنماييم كنيد ممنون
رضا صبوری –
با سلام
مردی هستم 56 ساله برای اولین با ر درتاریخ24/8/1395الی25/8/1395نفس تنگه و طپش قلب گرفته ام بدین بشرح اول بمدت تقریبا 20ساعت نفس تنگه گرفتم و دهانم خشک می شد و بعداز اینکه 20 ساعت تمام شد طپش قلب به نفس تنگه اضافه شد یک ساعت قلب تپش میکند چند دقیقه ای معمولی میشود باز شروع میشود یادآورمی شوم که از15 سال پیش تا امروز چندبار طپش قلب داشته ام ولی با استراحت خوب می شد و سابقه نفس تنگه نداشته ام
سیگاری و یا قلیانی نیستم ولی همیشه استرس دارم عصبانی می شوم زود از یک کاری بعداز انجام دادن می ترسم و نگران آینده هستم و همیشه از یک اشتباهی که درگذشته به اقتصادم ضرر زده است فکرمیکنم موفق و سلامت باشید انشاالله
ایران رفلکسولوژی –
سلام,شما نیاز به آرامش دارید,لطفا تکنیک ها را انجام دهید امیدواریم دیگر شاهد این مشکلات نباشید
ناشناس –
خیلی عالی بود خواستم تشکر کنم واقعا فکر نمیکردم خوب بشم امیدوارم تمام افرادی که مشکل قلبی به خصوص تپش دارن این تکنیک ها رو یاد بگیرن ازتون ممنونم عزیزان
ناشناس –
با سلام به مديريت محترم سايت
بنده ٢٨سال سن دارم حدودا يك سال پيش من شروع به رژيم غذايي و مصرف قرص چربي سوز كردم و بعد از مدت ٣ماه با كم كردن ٢١كيلو وزن دچار مشكلاتي شدم كه از شبي شروع شد كه تپش قلب شديد با استرس بالا كه خودم فك ميكردم دارم سكته ميكنم ولي بعد از انتقال به بيمارستان و چكاپ كامل قلب و تست ورزش متوجه شديم مه قلبم سالمه ولي از اون موقه به بعد دچار مشكلات گوارشي و تپش قلب شدم پيش هر دكتري كه فك كنين رفتم بارهايه بار شده كه اكو و تست ورزش دادم از ترس خلاصه من همش فك ميكنم مريضي بدي دارم امشب يه زوره يه دفيي زدم بعد اينقد تپش قلبم بالا رفت كه ترس برم داشت و دهنم خشك شد الان سمت چپ سنگينه خواستم این کارهایی که شما میگین را انجام بدم و نتیجه را اعلام کنم به نظرتون خوب میشم با این تکنیک ها؟
ناشناس –
دوستان عزیز من دکتر نیستم اما به عنوان یک شبه بیمار! حسابی با مشکلاتی مثل تپش قلب و انواع مشکلات گوارشی دست و پنجه نرم کردم. هزینه های مالی و بیشتر از اون روانی زیادی رو بابت این مشکلات صرف کردم اما خوشبختانه یا متاسفانه بعد از چندین سال متوجه شدم 90 درصد مشکلاتم روانیه. دوستان عزیز، دلایل بی شماری وجود داره که باعث استرس و مشکلات عصبی میشه اما وقتی متوجه مشکل میشیم که تاثیر اون رو روی اندام های حیاتی بدن مثل قلب و سیستم گوارشی مشاهده می کنیم. من به طور کل دارای استرس و اضطراب زیادی هستم(دچار پرولایس دریچه ای میترال هم هستم) و در مقطعی از زندگی قرار دارم که تحت تاثیر فشار درونی و بیرونی خیلی زیادی واقع شدم که مدتی پیش با دیدن خون پس از مدفوعم کلا بهم ریختم و با بررسی علایم بالینی خودم در اینترنت تقربا مطمئن بودم دچار بیماری های بشدت خطرناک روده ای شدم اما پس از بررسی پزشmanکی متوجه شدم دچار سندروم روده تحریک پذیر هستم که به هیچ وجه بیماری خطرناکی نیست اما علایمی نزدیک به بیماری های خطرناک رو داره.
اگر پس از بررسی فیزیکی پزشک مشکلی رو در بدنتون تشخیص نداد شک نکنید مشکلتون روحیه و نیاز به درمان روانتون دارید
راحله –
سلام من دختری 16ساله هستم دوماه پیش تولد بود وقتی از تولد بگرشتم قلبم تند میزد طوری که صداشو میشنیدم روز بعدش رفتم دکتر در دقیقه 150تا170هست بعد یهو کند میشه به زیر 60تا 50 تیر میکشه نفسم میگیره به خس خس میوفتم
الانم قلبم تند میکوبه دستام میلزه دوهفتست بابابزگم تو کماست وقتی شنیدم یه لحظه فکر کردم قلبم ایستاده بد غش کردم وقتی بهوش اومدم ضربان کند بود طوری که دکتر گفت باید پیوند انجام بده ولی انجام ندادم
در حال حاضر که دارم این متنو مینویسم تپش قلب دارم
توروخدا بگین چی کار کنم خیلی میترسم تنهام تو خونه
ایران رفلکسولوژی –
: سلام,لطفا به چند پزشک متخصص حتما مراجعه نمایید
ناشناس –
سلام خسته نباشید من استرس کاری فکری خیلی زیاد دارم بعضی شبها نفسم میگیره دست چپم درد میگیره افت فشار زیاد دارم بیشتر مواقع فشارم 8است گاهی اوقات هم تپش قلبم شدید میشه چند ماه پیش رفتم دکتر گفت چیزی نیست اما مگه میشه پس این اعلائم چی هست واقعا موندم میخواهم این ویدئو را تماشا کنم و تکنیک ها رو امتحان کنم
ممنونم بابت سایت خوبتون وخسته نباشید فراوان
عزتی –
مدت 1/5است كه به طور ناگهانى دچار تپش قلب ميشم.البته خيلي شديد
نيست….حتي موقعي كه در خواب هستم. اِكو كردم متخصص قلب گفتند
مشكلى ندارم.وگفتند كه احتمالاً عصبي بوده ونياز به آرامش بيشتري دارم……وبرايم پرانول و نورتريپتيلين تجويز كردند. بهترشدم ولي بعد از
چند ماه دوباره اين مشكل برايم پيش آمد.
اما یک 5 روز پیش که این تکنیک ها را یاد گرفتم و انجام میدم هر روز دیگه اثری از طپش نیست کلا آرامشم هم بیشتر شده خواستم تشکر فراوان کنم از سایت خوبتون امیدوارم موفق باشید
ناشناس –
سلام مدت چند ماه است دچار تپش قلب شدید شده ام و دردهایی در ناحیه و تیر کشیدن قلب دارم به دکتر مراجعه کرده نوار قلب گرفته که 110 ضربان قلبم بود و در آخر پرانول تجویز ولی گفت از آن استفاده نکن ودر موقع درد 10 میلی بخور .با این حال بعضی وقت ها استفاده نمی کنم و درد ندارم دوباره نوار گرفتم و روی 100د بود .خواستم من را راهنمایی کنید چکار کنم.25 سال سن دارم
ایران رفلکسولوژی –
پیشنهاد میکنیم تکنیک های رفلکسولوژی برای بیماران قلبی را امتحان کنید به احتمال زیاد جواب خواهید گرفت,با این حال تحت نظر یک متخصص نیز باشید,با آرزوی بهبودی سریعتر
ناشناس –
سلام به مدت وسال تپش قلب دارم همه گفتن ازاضطرابه بعداز یکسال دچار حمله ها ی پانیکی میشم با ضربان بالا ویدئوی مربوط به افسردگی و اضطراب را از شما دریافت کردم و تا حدودی تپش قلبم خوب شد از لحاظ پانیک دیگر برایم اتفاق نیفتاد از این بابت سپاسگزارم ازتون و آرزوی بهترین ها را دارم.حالا هم قصد دارم ویدئوی تکنیک های قلب را دانلود کنم
ناشناس –
درود بر شما تکنیک هایی که یاد گرفتم روی خودم و اطرافیانم اجرا کردم واقعا بازخورد خوبی داشت خواستم همینجا از شما عزیزان تشکر و قدردانی کنم.پارسا
ناشناس –
اگر یکی تپش قلب شدید داشته باشد طوری که قفسه ی سینه اش بلرزد وحالش هم بد شود ان هم درسن 13سالگی که تابه حال چند بار رخ داده است نشان دهنده ی چیست
ایران رفلکسولوژی –
سلام,توصیه میگردد به یک متخصص قلب مراجعه کنید هر چه زودتر
سروش –
سلام
من از بچگی تپش قلب شدید داشتم. از اون نوعیش که یکی میزنه دو تا نمیزنه یا برعکس و یا نصفه میزنه. اینو کاملن احساس میکنم. دو ماهی هم هست که نمیتونم نفس بکشم. سرم گیج میره. فشار خونم اکثرن پایینه. گاهی رو پاهامم نمیتونم وایسم. از نظر قدرت بدنی تو شرایط خوبی هستم. ولی این قلبم انگار واسه خودش کار میکنه. هیچ نظم و ترتیبی نداره. راه نرفته، قلبم انگار خسته ست. همین چند روز پیش به اندازه سی ثانیه دچار ضعف شدید از ناحیه فلبم و نفس تنگی شدم. طوری که رو زانوهام نشستم… بدتر از اینا هم البته بوده
یکی از دوستانم سایت شما را معرفی کرد میخواهم ویدئو ها را سفارش بدم اگر خبری از من نشد خدا منو بیامرزه
سروش
فاطمه –
پاسخ
سلام. من الان چند وقته بیخود و بی جهت ضربان قلب می گیرم بطوری که انگاری از دهنم می خواد بزنه بیرون البته 15 ثانیه بیشتر طول نمی کشه؟ مشکلم چیه؟
البته دارم ازدواج می کنم خیلی مشکلات دارم
سارا –
سلام من 22 سالمه و دانشجو هستم
در حالت عادی دچار تپش قلب نمی شوم ولی چون در خوابگاه ساکنم و با توجه به شرایطی که دارم بیشتر اقات هنگامی که در خواب هستم اگر کسی وارد اتاق شود یا صدایی مثل زنگ موبایل را بشنوم دچار تپش قلب می شوم.
نمی دانم که باید به دکتر بروم یا نه لطفا راهنماییم کنید.
با تشکر
ایران رفلکسولوژی –
سلام,احتمالا مشکل شما اضطراب و استرس است,پیشنهاد میکنیم تکنیک های افسردگی و اضطراب را انجام دهید همچنین به موازات آن تکنیک های رفلکسولوژی برای قلب هم خیلی مفید است.با آرزوی بهبودی
ناشناس –
با عرض سلام و خسته نباشيد.
39سال دارم. حدودا سه هفته است كه به مدت ٣٠ الي ٤٠ ثانيه تپش قلب دارم دوباره به حالت آرامش بر ميگردم. محبت بفرماييد راهنمايي كنيد كه چه كنم اگر با این تکنیک هایی که شما پیشنهاد میکنید خوب نشدم چه کنم؟
با تشكر و سپاس فراوان
ناشناس –
باسلام من یک پسرنوجوان14ساله هستم مدتی هست که اگربایک شخص حرف بزنم تپش قلب شدیدمیگیرم طوری که اصلا نمیتوانم حرف بزنم لطفا کمکم کنید.باتشکر
ایران رفلکسولوژی –
سلام,اگر فقط با یک شخص صحبت میکنید این حالت برایتان پیش میاید احتمالا استرس است و مشکل خاصی نیست شاید عاشق شده اید
ایران رفلکسولوژی –
سلام,اگر فقط با یک شخص صحبت میکنید این حالت برایتان پیش میاید احتمالا استرس است و مشکل خاصی نیست شاید عاشق شده اید!
ناشناس –
از تکنیک هایی که یاد گرفتم خیلی راضی هستم راستش فکرش رو نمیکردم اثری داشته باشه اما باید ازتون تشکر کنم
جانی اطمینان –
اگر در هنگام حمام با آب گرم و مدتی بعدآن و گاهی بی هیچ دلیلی دچار ضربان قلب شویم طبیعی است؟
انس –
تپش تپش وای از تپش
سیمین –
سلام. ي مشكل عمده زندگي من زماني هست كه قراره در ي جمع كم يا زياد صحبت كنم. ضربان قلب به حدي بالا ميره كه نميتونم نفس بكشم و چند بار تو جمع صحبتمو قطع كردم … امیدوارم با روش های شما خوب شوم
ناشناس –
سلام سایت خیلی خوبی دارید جای چنین خدماتی در ایران خالی بود تشکر
ناشناس –
با سلام پسری هستم 25 ساله و دو هفته است تپش نامنظم یا ناکامل قلب را احساس می کنم و چیزی نزدیک به گرفتگی ماهیچه ای احساس میکنم می توانید کمکم بکنید؟
ایران رفلکسولوژی –
سلام پیشنهاد میکنیم تکنیک ها را روی خودتان انجام دهید اگر بعد از 1 هفته خوب نشدید به متخصص مراجعه نمایید,با آرزوی بهبودی
مریم –
باسلام مادر من گاهی به صورت ناگهانی تپش قلب میگیره و نفسش تنگ میشه.تست ورزش اکو و اسکن و سی تی آنژیو هم شده،و مشکلی نداشته.البته قرص های تپش قلی هم که مصرف میکنه بهش نمیسازه.گاهی با بر طرف شدن تپش قلبش نفس تنگیش تا ی مدت خوب نمیشه.به شدت نگرانشم خواهش میکنم راهنماییم کنید چطور میتونم از روش شما استفاده کنم.ممنون
محمد –
اکثر افرادی که پزشک به آنها میگوید مشکل خاصی نیست یا عصبی است باید به طبیب سنتی مراجعه کنند فعلا از خوردن گرمیجات چای و قهوه پرهیز شود
ناشناس –
با سلام من امروز برای اولین بار دچار تپش قلب شدم قبلا بخاطر سوزنی شدن قلبم به متخصص مغزو اعصاب مراجعه کردم ک شاید ام اس باشد ولی تشخیص ایشون ام امس نبود آیا ممکن است این تپش قلب از علائم ام اس باشد؟نا گفته نماند تپش قلبم همراه با کمی بی تعادلی بود احساس میکردم دارم میفتم حتی در حالت نشسته .لطفا راهنماییم کنید
فرناز –
كمتر چربي و شيريني بخوريد و ورزش كنيد تمام
ناشناس –
به نام خدا باسلام.مدت یک هفته تپش قلب دارم”درناحیه پشت گردن درد دارم.یبوست دارم.گاهی طول شبانه روز دوتاسرفه خشک وتنگی خفیف نفس دارم.ممنونم راهنمایی بفرماید
سوگند
الی –
سلام وقت بخیر از وقتی کارهایی که گفتید رو انجام میدم 3 هفته هست تپش قطع شده کاش زودتر با شما آشنا شده بودم از لطفی که میکنید ممنونم با آرزوی موفقیت
سارینا –
سلام من ۱۸سال پیش در اثر یه ترس وحشتناک. دچار اریتمی شدم قبلا هر سال یکی دوبار اینجوری میشدم اما الان دوماه شدید شده یعنی بین دوتا زدن یکی رو بلاک میکنه میشه منو راهنمایی کنید در مورد رفلکسولوژی
ایران رفلکسولوژی –
وقت بخیر,تکنیک های ارائه شده برای درمان آریتمی بسیار مفید واقع شده اند پیشنهاد میکنیم شما هم انجام دهید و گزارش آن را همینجا برای ما بنویسید
زهرا –
سلام من سومین باریه که علایم سارینا رو دارم ، هیفده سالمه …هر بارم ک این طوری شد م کلی ترسیدم … دوس ندارم که باور کنم بیماری قلبیه :] تورو خدا بگین نیست …. البته همیشگی نیست … هر سه چار ماهی یه بار تقریبا … بعد از سرفه یا یه خرده دویدن ساده :\ البته من زیاد میدوم و کلا هیچ مشکلی ندارم موقع دویدن … همونطور که گفتم هر سه چار ماه یه بار برام پیش میاد
ناشناس –
سلام من 27سالمه الان هفته پانزدهم بارداریمه گاهی وقتا دچار تپش قلب میشم طوری که در 60ثانیه 110تا میزنه وقتی شدیتر میشه حالت تهوع میگرم دستامم میلرزه میخواستم بدونم این علایم نشان یک بیماریه یا اینکه برا بچه ظرر نداره
ایران رفلکسولوژی –
سلام,پیشنهاد میگردد تکنیک های مربوط به بارداری و مشکلات قلبی را به موازات هم انجام دهید و به متخصص خود نیز مراجعه نمایید
پ –
سلام چند وقتیه گاهی قفسه سینم درد میگیره و خوب میشه و تو خواب هم ضربان قلبم بالا میره. خواهشن راهنمایی کنید
زهرا شهریاری –
چند روزیست ضربان قلبم شدت گرفته ودارای بیماری های قند و فشار بالا کم کار. تيرويید هستم ودارو نیز برای دردهایم استفاده میکنم حال برای تپش قلبم رفلکسولوژی چقدر میتواند مفید باشد؟
ایران رفلکسولوژی –
سلام,تکنیک های مربوط به قلب را تهیه و اجرا کنید,همچنین تکنیک های مربوط به فشار خون را نیز حتما روی خود اجرا کنید امیدواریم که مشکل بر طرف شود
نادیا م –
با عرض سلام و خسته نباشيد
٣٤ ساله هستم چندين ساله كه به عارضه تپش قلب شديد و درد ناگهاني قلب تنگي نفس دچارم اكو كردم گفتن عصبيه قلبت پرانول تجويز كردن اما هيچ كمكي نكرده ممنون ميشم اگر راهنمائيم كنيد
ایران رفلکسولوژی –
سلام,لطفا تکنیک ها را تهیه و اجرا کنید به احتمال زیاد مشکلتان مانند سایرین بر طرف میشود,با آرزوی بهبودی سریعتر
فاطمه –
سلام توروخدا منوراهنمایی کنید.اقادکترمن حدودچهارسال هستم تبش قلب دارم گه گاهی نصف شب یه هویی ازخواب بیدارم میشم تبش قلب میگرم تنگی نفس لرزش بدن سردی احساس میکنم فک میکنم میمیرم فقط میگم فرارکنم برم دکتر فک میکنم میمیرم به اکورفتم گفت عصبییه توروخدانجاتم بدین
ایران رفلکسولوژی –
سلام,پیشنهاد میکنیم به جز تکنیک های قلب,تکنیک های رفلکسولوژی برای اظطراب را نیز انجام دهید قطعا خوب خواهید شد
حسین –
سلام خسته نباشید.هر موقع که نفس عمیق میکشم قلبم یا قسمت بالای اون درد شدیدی میگیره و بعد از چند لحظه خوب میشه و میشه بگید مشکل چیه ؟باید جدی بگیرمش؟
ایران رفلکسولوژی –
پسلام,توصیه میگردد به متخصص مراجعه کنید
ناشناس –
سلام من بیست و یک سالمه و الان تقریبا یک ساله که مشکل قلبی دارم ضربان قلبم وقتی هیچ فعالیتی هم ندارم حدود 105 و موقع فعالیت انقدر بالا میره که فشار خونم بسسیار زیاد میشه و درد بسیار زیادی رو تو سرم و گوشام حس میکنم به حدی که چشمام باز نمیشه بعد بدنم سرد میشه و نمیتونم حرف بزنم و میوفتم روی زمین .حس خیلی بدیه رفتم دکتر بهم قرص پروپرانونول 20 داده دوس ندارم دیگه اینجوری بشم خجالت میکشم .احساس میکنم اون لحظه قراره بمیرم .کمکم کنید .چیکار کنم؟
ناشناس –
سلام من اکثرا بعد از خوردن صبحانه دچار تپش قلب شدید و خستگی زیاد و عجیبی میشم در حدی که روی زمین بیوفتم و گاها وقتی از خواب هم بیدار میشم به طرز عجیبی تپش قلب میگیرم،لطفا راهنماییم کنید
ناشناس –
سلام خوشحالم که بالاخره یکی پیدا شده راجع به رفلکسولوژی اطلاعات میده رفلکسولوژی روش پیشرفته و پر طرفداری در درمان بیماری ها است من مدتی که در اسپانیا بودم با 3 جلسه رفلکسولوژی مشکلم بر طرف شد
ناشناس –
با سلام
برای بررسی ریتم قلبی می توان از هولتر ریتم استفاده نمود.
با احترام
ناشناس –
ا عرض سلام و خسته نباشید خدمت شما
بنده چند وقتی میشود که صدای ضربان قلبم رو حس میکنم( هنگام دراز کشیدن و خوابیدن)و میتوانم حتی بشمارم تعداد هارو.از این رو نزد فوق تخصص رفتم و اکو انجام دادند و گفتند هیچ مشکلی ندارد و کاملاً سالم است.اما باعث ایجاد نگرانی برایم شده و لازم به ذکر است که تعداد ضربان قلبم هم روی ۶٠-۶۵ هست.اما هنگامی که حجم زیادی از غذا میخورم ضربان قلبم افزایش پیدا میکند(٧۵-٨٠). همچنین کمی مشکل در تنفس دارم هنگام بازدم عمیق که با تست اسپیرومتری ریه گفتند مشکلی ندارم اما همچنان کمی در تنفس عمیق هنگام بازدم کمی مشکل دارم…
سن=٢٠
ممنون میشم اگه راهنماییم کنید جناب دکتر.
تشکر فراوان.
حامد –
سلام من حدود یکسال هست متوجه شدم اریتمی دارم تحت درمان هم هستم ولی هر چی دارو مصرف میکنم بازم درد دارم ممنون میشم راهنمایی کنید
ناشناس –
سلام من حدود پنج سال دچار اریتمی قلبی شدم و نرمی دریچه قلب هم دارم تو این مدته خیلی اذیت میشم یهو ناگهانی درحد چند ثانیه تپش ناگهانی میگیرم کوبشش شدیده ایا این راه حل برا منم خوبه
ایران رفلکسولوژی –
سلام
برای آریتمی تاثیر خوبی دارد
ایران رفلکسولوژی –
سلام بله قطعا